Trí tuệ nhân tạo trong Y học và Chăm sóc sức khỏe
Trí tuệ nhân tạo (AI) đang cách mạng hóa y học và chăm sóc sức khỏe bằng cách nâng cao chẩn đoán, cải thiện chăm sóc bệnh nhân và tối ưu hóa hoạt động y tế. Từ phân tích dự đoán đến kế hoạch điều trị cá nhân hóa, AI thúc đẩy đổi mới và hiệu quả trong ngành chăm sóc sức khỏe.
AI (Trí tuệ nhân tạo) đang nhanh chóng thay đổi y học và chăm sóc sức khỏe trên toàn cầu. Với ước tính 4,5 tỷ người thiếu tiếp cận dịch vụ chăm sóc sức khỏe thiết yếu và dự báo thiếu hụt 11 triệu nhân viên y tế vào năm 2030, AI cung cấp công cụ để nâng cao hiệu quả, mở rộng phạm vi và thu hẹp khoảng cách trong chăm sóc.
Các giải pháp y tế số dựa trên AI có tiềm năng nâng cao hiệu quả, giảm chi phí và cải thiện kết quả sức khỏe toàn cầu.
— Diễn đàn Kinh tế Thế giới (WEF)
Trong thực tế, phần mềm dựa trên AI đã vượt trội hơn con người trong một số nhiệm vụ chẩn đoán. Ví dụ, một AI được đào tạo trên các hình ảnh bệnh nhân đột quỵ đã chính xác gấp đôi so với các chuyên gia lâm sàng trong việc xác định và định thời gian đột quỵ não.
- 1. Hình ảnh y tế và chẩn đoán dựa trên AI
- 2. Hỗ trợ quyết định lâm sàng và quản lý bệnh nhân
- 3. Hiệu quả hành chính và vận hành
- 4. Nghiên cứu, phát triển thuốc và giải trình tự gen
- 5. Y tế toàn cầu và y học cổ truyền
- 6. Lợi ích chính của AI trong chăm sóc sức khỏe
- 7. Thách thức, rủi ro và đạo đức
- 8. Quy định và quản trị
- 9. Triển vọng tương lai
- 10. Công cụ AI hàng đầu trong chăm sóc sức khỏe
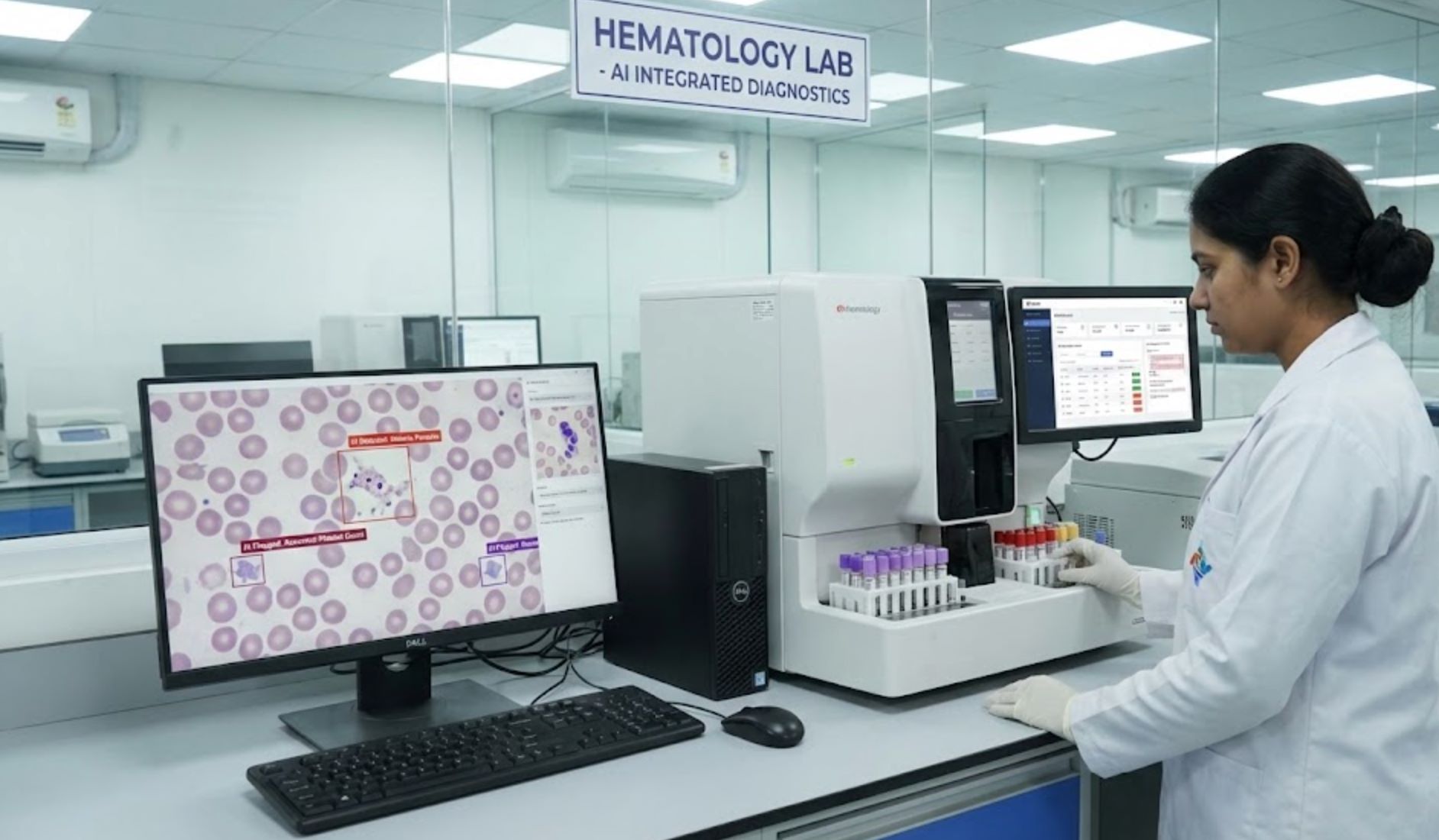
Hình ảnh y tế và chẩn đoán dựa trên AI
AI đã có thể đọc hình ảnh y tế (như CT scan và X-quang) nhanh hơn con người. Công cụ AI có thể phát hiện bất thường trong vài phút — từ hình ảnh đột quỵ đến gãy xương — giúp bác sĩ chẩn đoán nhanh hơn và chính xác hơn.
Các nhiệm vụ hình ảnh đơn giản như phát hiện gãy xương rất phù hợp với AI: bác sĩ cấp cứu có thể bỏ sót tới 10% các vết gãy, nhưng AI có thể phát hiện sớm. Với vai trò như "đôi mắt thứ hai," AI giúp tránh bỏ sót chẩn đoán và các xét nghiệm không cần thiết, có thể cải thiện kết quả và giảm chi phí.

Hỗ trợ quyết định lâm sàng và quản lý bệnh nhân
AI cũng đang tăng cường hỗ trợ quyết định lâm sàng và quản lý bệnh nhân. Các thuật toán tiên tiến có thể phân tích dữ liệu bệnh nhân để hướng dẫn chăm sóc.
Phát hiện bệnh sớm
Mô hình AI có thể phát hiện dấu hiệu bệnh nhiều năm trước khi triệu chứng xuất hiện:
- Dự đoán Alzheimer
- Dự báo bệnh thận
- Đánh giá nguy cơ ung thư
Chatbot lâm sàng & Mô hình ngôn ngữ lớn (LLMs)
Hệ thống chuyên biệt kết hợp LLMs với cơ sở dữ liệu y tế:
- 58% câu trả lời lâm sàng hữu ích (nghiên cứu Mỹ)
- Tạo nội dung tăng cường truy xuất
- Khả năng trợ lý kỹ thuật số
Nền tảng bệnh nhân số
Nền tảng bệnh nhân số là lĩnh vực phát triển khác. Ví dụ, nền tảng Huma sử dụng giám sát và phân loại dựa trên AI để giảm tái nhập viện 30% và giảm thời gian xem xét của bác sĩ lên đến 40%.
Thiết bị giám sát từ xa (như thiết bị đeo và ứng dụng thông minh) dùng AI để theo dõi liên tục các chỉ số sinh tồn — dự đoán các vấn đề nhịp tim hoặc mức oxy trong thời gian thực — cung cấp dữ liệu cho bác sĩ can thiệp sớm.
Hiệu quả hành chính và vận hành
Trong các công việc hành chính và vận hành, AI giúp giảm tải công việc. Các công ty công nghệ lớn hiện cung cấp "phi công AI" cho ngành y tế:
Dragon Medical One
Công cụ AI của Google
Thống kê áp dụng AI
Các khảo sát cho thấy bác sĩ đã sử dụng AI cho các công việc tài liệu thường xuyên và dịch thuật. Trong khảo sát AMA năm 2024, 66% bác sĩ báo cáo sử dụng công cụ AI (tăng từ 38% năm 2023) cho các nhiệm vụ như ghi chép, mã hóa, kế hoạch chăm sóc hoặc thậm chí chẩn đoán sơ bộ.
Nghiên cứu, phát triển thuốc và giải trình tự gen
Bên ngoài phòng khám, AI đang định hình lại nghiên cứu y học và phát triển thuốc. AI tăng tốc khám phá thuốc bằng cách dự đoán hành vi phân tử, tiết kiệm nhiều năm làm việc trong phòng thí nghiệm.
AlphaFold
Dự đoán ung thư
Chẩn đoán lao phổi
Giải trình tự gen và y học cá nhân hóa cũng được hưởng lợi: AI có thể phân tích dữ liệu gen khổng lồ để tùy chỉnh điều trị cho từng bệnh nhân. Trong ung thư học, các nhà nghiên cứu Mayo Clinic sử dụng AI trên hình ảnh (như CT scan) để dự đoán ung thư tuyến tụy 16 tháng trước khi chẩn đoán lâm sàng — có thể giúp can thiệp sớm cho bệnh có tỷ lệ sống sót rất thấp.

Y tế toàn cầu và y học cổ truyền
Tác động của AI lan rộng toàn cầu. Ở các khu vực thiếu nguồn lực, AI trên điện thoại thông minh có thể thu hẹp khoảng cách chăm sóc: ví dụ, ứng dụng ECG dựa trên AI cảnh báo nguy cơ bệnh tim, ngay cả khi thiếu bác sĩ tim mạch.
- Ấn Độ: Thư viện số các văn bản Ayurveda dựa trên AI
- Ghana & Hàn Quốc: Phân loại cây thuốc bằng AI
- Chương trình WHO: Tăng cường tiếp cận y học cổ truyền toàn cầu
Các nỗ lực này — một phần trong chương trình của WHO — nhằm làm cho y học cổ truyền dễ tiếp cận hơn trên toàn cầu mà không khai thác cộng đồng địa phương. Tổng thể, AI được xem là cách giúp đạt được bao phủ y tế toàn dân (mục tiêu của Liên Hợp Quốc đến năm 2030) bằng cách mở rộng dịch vụ đến vùng xa hoặc chưa được phục vụ.

Lợi ích chính của AI trong chăm sóc sức khỏe
Chẩn đoán nhanh hơn, chính xác hơn
AI có thể xử lý hình ảnh và dữ liệu quy mô lớn, thường phát hiện những gì con người bỏ sót
Chăm sóc cá nhân hóa
Thuật toán tùy chỉnh kế hoạch điều trị dựa trên dữ liệu bệnh nhân (di truyền, lịch sử, lối sống)
Tăng hiệu quả
Tự động hóa giấy tờ và công việc thường nhật giảm đáng kể kiệt sức cho nhân viên y tế
Tiết kiệm chi phí
McKinsey ước tính AI có thể tiết kiệm hàng trăm tỷ đô la mỗi năm nhờ tăng năng suất
Mở rộng tiếp cận
Telemedicine dựa trên AI cho phép vùng nông thôn/nghèo tiếp cận sàng lọc chuyên gia
Kết quả tốt hơn
Bệnh nhân hưởng lợi từ kết quả sức khỏe cải thiện và chi phí chăm sóc thấp hơn
AI mang lại nhiều hứa hẹn trong việc cải thiện cung cấp dịch vụ y tế và y học trên toàn thế giới.
— Tổ chức Y tế Thế giới (WHO)

Thách thức, rủi ro và đạo đức
Dù đầy hứa hẹn, AI trong chăm sóc sức khỏe đối mặt với những thách thức nghiêm trọng cần được giải quyết để đảm bảo triển khai an toàn và công bằng.
Bảo mật và quyền riêng tư dữ liệu
Dữ liệu y tế rất nhạy cảm, và việc ẩn danh kém có thể làm lộ thông tin bệnh nhân. Các biện pháp bảo mật mạnh mẽ và tuân thủ quy định như HIPAA và GDPR là thiết yếu.
Thiên vị trong mô hình AI
Nếu thuật toán được đào tạo trên dữ liệu không đa dạng (ví dụ chủ yếu bệnh nhân ở các nước giàu), hiệu quả có thể kém với các nhóm khác.
Niềm tin và đào tạo cho nhân viên y tế
Triển khai AI nhanh chóng mà không đào tạo đầy đủ có thể dẫn đến sử dụng sai hoặc lỗi. Nhân viên y tế cần được đào tạo toàn diện để hiểu khả năng và giới hạn của AI.
Người dùng phải hiểu và biết cách giảm thiểu giới hạn của AI.
— Chuyên gia đạo đức Oxford
Ảo giác và lỗi của AI
Hệ thống AI (đặc biệt là LLMs) có thể tạo ảo giác — bịa ra thông tin y tế nghe có vẻ hợp lý nhưng sai.
- OpenAI Whisper đôi khi thêm chi tiết không có thật trong bản ghi âm
- Các LLM phổ biến thường không cung cấp câu trả lời y tế hoàn toàn dựa trên bằng chứng
- Giám sát của con người vẫn cần thiết cho mọi nội dung y tế do AI tạo ra
Nguyên tắc đạo đức của WHO về AI trong chăm sóc sức khỏe
Tự chủ
Phúc lợi & An toàn
Minh bạch
Trách nhiệm
Công bằng
Bền vững

Quy định và quản trị
Các cơ quan quản lý trên toàn thế giới đã bắt đầu can thiệp để đảm bảo hệ thống AI y tế đáp ứng tiêu chuẩn an toàn và hiệu quả.
Phương pháp của FDA
- Đẩy nhanh hơn 1.000 thiết bị y tế có AI
- Tháng 1 năm 2025: Hướng dẫn dự thảo toàn diện cho phần mềm AI/ML
- Bao phủ toàn bộ vòng đời từ thiết kế đến giám sát sau thị trường
- Giải quyết minh bạch và thiên vị một cách rõ ràng
- Soạn thảo quy định cho AI trong phát triển thuốc
Quy định EU & UK
- Đạo luật AI EU (2024): AI y tế được xem là "rủi ro cao"
- Yêu cầu nghiêm ngặt về thử nghiệm và tài liệu
- Bắt buộc giám sát con người cho hệ thống quan trọng
- MHRA UK: Quản lý thiết bị y tế AI theo luật hiện hành
- Nhấn mạnh xác thực lâm sàng và an toàn
AI có thể cải thiện sức khỏe cho hàng triệu người nếu sử dụng khôn ngoan, nhưng cũng có thể bị lạm dụng và gây hại.
— Tiến sĩ Tedros Adhanom Ghebreyesus, Tổng Giám đốc WHO
Do đó, các tổ chức quốc tế kêu gọi các biện pháp kiểm soát đảm bảo mọi công cụ AI đều an toàn, dựa trên bằng chứng và công bằng.

Triển vọng tương lai
Nhìn về phía trước, vai trò của AI trong chăm sóc sức khỏe sẽ ngày càng lớn. Tương lai hứa hẹn sự tích hợp chưa từng có của AI trong mọi khía cạnh chăm sóc y tế, từ phòng ngừa đến điều trị và hơn thế nữa.
AI tạo sinh tiên tiến
AI tạo sinh (như các LLM tiên tiến) sẽ hỗ trợ nhiều ứng dụng và công cụ hỗ trợ quyết định hướng đến bệnh nhân — miễn là độ chính xác được cải thiện. Tích hợp với hồ sơ sức khỏe điện tử và giải trình tự gen sẽ tạo ra chăm sóc cá nhân hóa hơn nữa.
Phẫu thuật hỗ trợ AI
Robot và phẫu thuật hỗ trợ AI sẽ trở nên phổ biến trong các bệnh viện công nghệ cao, mang lại độ chính xác và nhất quán vượt trội con người.
Giám sát sức khỏe liên tục
Cảm biến đeo và thuật toán AI sẽ theo dõi liên tục các chỉ số sức khỏe, cảnh báo bệnh nhân và bác sĩ trước khi xảy ra tình trạng khẩn cấp.
Quản trị AI toàn cầu
Các sáng kiến toàn cầu (như Liên minh Quản trị AI của WEF) nhằm phối hợp phát triển AI có trách nhiệm xuyên biên giới.
Với sự lạc quan thận trọng, các hệ thống chăm sóc sức khỏe đang bắt đầu áp dụng AI để đạt được sức khỏe tốt hơn cho nhiều người hơn — từ chẩn đoán thông minh và phòng khám tối ưu đến đột phá trong điều trị và công bằng y tế toàn cầu.

Công cụ AI hàng đầu trong chăm sóc sức khỏe
Ada Health
Thông Tin Ứng Dụng
| Nhà Phát Triển | Ada Health GmbH, công ty công nghệ y tế có trụ sở tại Berlin, thành lập năm 2011 bởi Claire Novorol, Martin Hirsch và Daniel Nathrath |
| Thiết Bị Hỗ Trợ | Android (Google Play), iOS / iPhone (App Store), Trình duyệt web (ada.com) |
| Ngôn Ngữ & Phạm Vi | Có sẵn bằng tiếng Anh, Đức, Pháp, Tây Ban Nha, Bồ Đào Nha, Romania và Swahili. Được sử dụng tại hơn 148 quốc gia trên toàn thế giới |
| Giá Cả | Miễn phí cho người dùng cá nhân. Các giải pháp tích hợp doanh nghiệp và hệ thống y tế có sẵn theo hợp đồng thương mại |
Ada Health là gì?
Ada là công cụ đánh giá triệu chứng dựa trên AI giúp người dùng phân tích triệu chứng, nhận đề xuất các tình trạng có thể và được hướng dẫn cá nhân hóa về các bước tiếp theo—dù là tự chăm sóc, đặt lịch khám bác sĩ hay tìm kiếm chăm sóc cấp cứu.
Nền tảng kết hợp cơ sở kiến thức y khoa do bác sĩ biên soạn với logic suy luận thông minh để đưa ra các câu hỏi tiếp theo phù hợp và thu hẹp các nguyên nhân có khả năng xảy ra. Người dùng có thể theo dõi tiến triển triệu chứng theo thời gian, xuất báo cáo chi tiết và sử dụng thông tin này để trao đổi hiệu quả hơn với nhà cung cấp dịch vụ y tế.
Cách Ada Hoạt Động: Sự Kết Hợp Giữa Y Học Lâm Sàng và AI
Trong lĩnh vực sức khỏe kỹ thuật số đông đúc, Ada nổi bật nhờ sự nghiêm ngặt về lâm sàng, an toàn cho người dùng và phương pháp kết hợp kiến thức với suy luận—thay vì chỉ dựa vào các thuật toán máy học “hộp đen”.
Logic thông minh của ứng dụng sẽ chọn câu hỏi tiếp theo dựa trên câu trả lời trước đó của bạn, tối ưu hóa độ rõ ràng chẩn đoán đồng thời giảm thiểu gánh nặng cho người dùng. Bạn sẽ được dẫn dắt qua một quy trình giống như trò chuyện: bắt đầu với triệu chứng chính, sau đó trả lời các câu hỏi về thời điểm xuất hiện, mức độ nghiêm trọng, thời gian kéo dài và các đặc điểm liên quan. Quá trình tương tác này giúp Ada tạo ra danh sách các giả thuyết chẩn đoán có thứ tự ưu tiên kèm theo lời khuyên phân loại cấp cứu dựa trên bằng chứng.
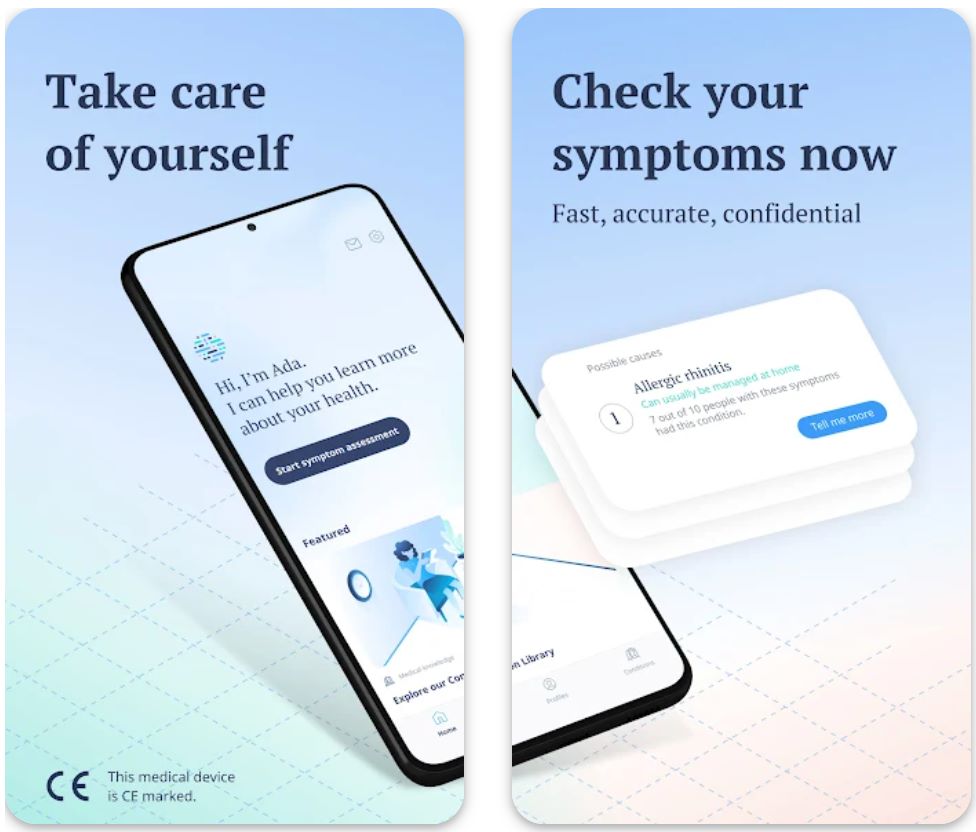
Tính Năng Chính
Giao diện trò chuyện với các câu hỏi thông minh, được hướng dẫn và điều chỉnh dựa trên câu trả lời của bạn
Nhận hướng dẫn rõ ràng về việc tự chăm sóc, đặt lịch khám bác sĩ hay tìm kiếm chăm sóc cấp cứu
Giám sát xu hướng và thay đổi triệu chứng để nhận biết mẫu hình và tiến triển
Tạo và chia sẻ báo cáo PDF toàn diện với nhà cung cấp dịch vụ y tế của bạn
Thư viện y khoa trong ứng dụng với các giải thích chi tiết về tình trạng và thông tin sức khỏe
Tạo và quản lý hồ sơ cho các thành viên trong gia đình để đánh giá triệu chứng cho người khác
Tải Xuống hoặc Truy Cập Liên Kết
Cách Sử Dụng Ada Health
Tải Ada từ Google Play Store, Apple App Store hoặc truy cập trực tiếp qua trình duyệt web tại ada.com
Nhập thông tin cơ bản bao gồm tuổi, giới tính sinh học và tiền sử bệnh liên quan như bệnh mãn tính hoặc thuốc đang dùng
Chọn triệu chứng chính của bạn từ danh sách (ví dụ: đau đầu, ho, sốt, mệt mỏi)
Trả lời các câu hỏi thông minh của Ada về thời gian, mức độ, vị trí và các triệu chứng kèm theo
Xem danh sách các tình trạng có thể xảy ra theo thứ tự ưu tiên kèm giải thích chi tiết và lời khuyên phân loại dựa trên bằng chứng
Ghi lại các triệu chứng bổ sung trong vài ngày hoặc vài tuần để theo dõi tiến triển và nhận biết mẫu hình
Tạo bản tóm tắt PDF toàn diện để chia sẻ với bác sĩ, giúp cuộc tư vấn hiệu quả hơn
Chuyển đổi ngôn ngữ, quản lý nhiều hồ sơ hoặc điều chỉnh tùy chọn trong menu cài đặt
Những Giới Hạn & Lưu Ý Quan Trọng
- Độ chính xác chẩn đoán và phân loại mang tính xác suất—Ada có thể hiểu sai các trường hợp y tế hiếm hoặc phức tạp
- Chất lượng đánh giá phụ thuộc vào dữ liệu nhập rõ ràng và đầy đủ; câu trả lời mơ hồ có thể làm giảm độ chính xác
- Một số tính năng hoặc tích hợp dữ liệu có thể bị hạn chế theo khu vực hoặc yêu cầu pháp lý
- Trong trường hợp khẩn cấp hoặc triệu chứng nghiêm trọng, luôn tìm kiếm chăm sóc y tế chuyên nghiệp ngay lập tức
Câu Hỏi Thường Gặp
Có, Ada được phân loại là thiết bị y tế lớp IIa được chứng nhận CE theo quy định của EU, đáp ứng các tiêu chuẩn nghiêm ngặt về an toàn và hiệu suất cho phần mềm y tế.
Ada đã hoàn thành hàng triệu lượt đánh giá triệu chứng trên toàn cầu và đang được sử dụng tích cực tại hơn 148 quốc gia, trở thành một trong những người bạn đồng hành sức khỏe AI được áp dụng rộng rãi nhất.
Trong các nghiên cứu lâm sàng so sánh, tỷ lệ chẩn đoán đúng trong top 3 của Ada khoảng 63%, và khuyến nghị phân loại của nó phù hợp với đánh giá của bác sĩ khoảng 62%. Mặc dù ấn tượng đối với một công cụ AI, Ada được thiết kế để bổ trợ—không thay thế—đánh giá y tế chuyên nghiệp.
Không, ứng dụng kiểm tra triệu chứng dành cho người tiêu dùng hoàn toàn miễn phí cho người dùng cá nhân. Ada cũng cung cấp các giải pháp tích hợp doanh nghiệp và hợp tác hệ thống y tế dành cho các tổ chức chăm sóc sức khỏe.
Ada hỗ trợ bảy ngôn ngữ (tiếng Anh, Đức, Pháp, Tây Ban Nha, Bồ Đào Nha, Romania và Swahili) và có mặt trên toàn cầu tại nhiều quốc gia. Tuy nhiên, các tùy chọn ngôn ngữ cụ thể và tính năng có thể khác nhau theo khu vực do yêu cầu pháp lý.
K Health
Thông tin ứng dụng
| Tác giả / Nhà phát triển | K Health (trước đây là Kang Health), công ty y tế sử dụng AI tư nhân được thành lập năm 2016 tại New York, Hoa Kỳ. |
| Thiết bị hỗ trợ | Android (Google Play), iOS / iPhone (App Store), giao diện trình duyệt web qua trang web của K Health |
| Ngôn ngữ / Quốc gia | Tiếng Anh (chính). Có mặt tại 48 bang của Hoa Kỳ cho dịch vụ ảo với các đối tác hệ thống y tế trên toàn quốc. |
| Mô hình giá | Trình kiểm tra triệu chứng miễn phí. Khám ảo với bác sĩ yêu cầu thanh toán (trả theo lượt khám hoặc đăng ký thành viên). |
Tổng quan chung
K Health là nền tảng chăm sóc sức khỏe từ xa và chăm sóc ban đầu được hỗ trợ bởi AI, cho phép người dùng kiểm tra triệu chứng, kết nối với nhà cung cấp dịch vụ y tế và quản lý chăm sóc từ xa.
Nền tảng kết hợp công cụ đánh giá triệu chứng—được hỗ trợ bởi dữ liệu từ hàng triệu hồ sơ y tế ẩn danh—với truy cập trực tiếp đến các bác sĩ có giấy phép. Người dùng có thể nhận chẩn đoán, đơn thuốc, lời khuyên quản lý bệnh mãn tính và chăm sóc cấp cứu, tất cả mà không cần đến phòng khám trực tiếp.
Giới thiệu chi tiết
Trong lĩnh vực y tế kỹ thuật số cạnh tranh, K Health định vị mình là giải pháp chăm sóc ban đầu và cấp cứu được tăng cường bởi AI, hướng đến người tiêu dùng muốn dịch vụ y tế nhanh chóng, tiết kiệm và dễ tiếp cận. Nền tảng nhấn mạnh các cuộc khám bác sĩ ảo, chăm sóc 24/7, kiểm tra triệu chứng, y tế từ xa và hỗ trợ sức khỏe dựa trên AI.
Mô hình kết hợp của nền tảng—đánh giá triệu chứng rồi tư vấn bác sĩ—nhằm giảm rào cản tiếp cận dịch vụ y tế. Việc sử dụng dữ liệu điều trị ẩn danh theo mô hình “người giống bạn” giúp cá nhân hóa khuyến nghị và phân biệt với các trình kiểm tra triệu chứng đơn thuần. Nội dung công khai của K Health củng cố uy tín cho các truy vấn tìm kiếm liên quan đến sức khỏe thông qua FAQ toàn diện, bài viết blog, giải thích triệu chứng và tài liệu giáo dục.
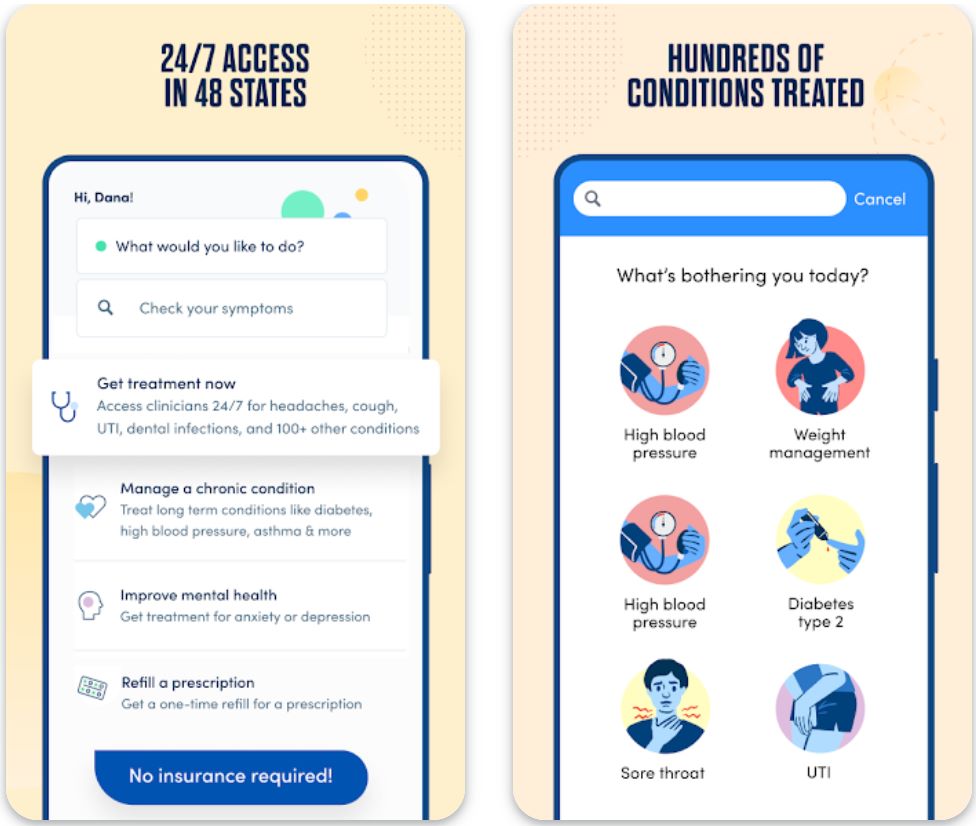
Tính năng chính
Đánh giá triệu chứng miễn phí, hiển thị cách những người giống bạn được chẩn đoán và điều trị, dựa trên hàng triệu hồ sơ y tế ẩn danh.
Truy cập chat, video hoặc nhắn tin với bác sĩ có giấy phép cho chăm sóc cấp cứu và chăm sóc ban đầu bất cứ khi nào bạn cần.
Chăm sóc từ xa và hỗ trợ liên tục cho các bệnh như tăng huyết áp, tiểu đường và quản lý cân nặng.
Nhận đơn thuốc và giao thuốc tận nhà khi phù hợp về mặt y tế, trực tiếp qua nền tảng.
Bộ dữ liệu hồ sơ bệnh nhân lớn hướng dẫn quyết định chăm sóc sử dụng mô hình “người giống bạn” để đưa ra khuyến nghị cá nhân hóa.
Liên kết tải xuống hoặc truy cập
Hướng dẫn sử dụng
Tải ứng dụng từ Google Play hoặc App Store, hoặc truy cập qua trình duyệt web.
Nhập triệu chứng của bạn và trả lời các câu hỏi bổ sung để được đánh giá cá nhân hóa.
Xem các tình trạng có thể xảy ra và cách những người có triệu chứng tương tự được điều trị.
Nếu cần, kết nối qua chat, video hoặc tin nhắn để chẩn đoán, kê đơn hoặc tư vấn y tế.
Lên lịch tái khám, nhận kế hoạch chăm sóc cá nhân hóa và theo dõi tiến triển của bạn theo thời gian.
Nhận thuốc được phê duyệt giao tận nơi cho bạn.
Xem lại các lần khám trước và chia sẻ báo cáo với nhà cung cấp bên ngoài nếu cần.
Ghi chú & hạn chế
- Trình kiểm tra triệu chứng không đưa ra chẩn đoán cuối cùng—kết quả chỉ mang tính tham khảo, không phải quyết định y tế.
- Độ chính xác mang tính xác suất; trong các tình huống lâm sàng mẫu, tỷ lệ chẩn đoán đúng trong top 3 của K Health thấp hơn bác sĩ đa khoa.
- Một số bệnh cần khám trực tiếp, chụp hình ảnh hoặc xét nghiệm mà y tế từ xa không thể cung cấp.
- Kê đơn các chất kiểm soát bị hạn chế hoặc cấm qua y tế từ xa ở nhiều khu vực pháp lý.
- Khả năng cung cấp dịch vụ bị giới hạn bởi địa lý, giấy phép và quy định bang—một số tính năng có thể không có ở tất cả khu vực.
Câu hỏi thường gặp
Có, K Health hợp tác với các hệ thống y tế và hoạt động theo các quy định về y tế từ xa và y tế tại các khu vực pháp lý của Hoa Kỳ.
Một lần khám ảo thường có giá khoảng 73 USD, hoặc bạn có thể đăng ký gói khám không giới hạn (tháng đầu tiên 49 USD) và thanh toán theo quý.
Mặc dù K Health cung cấp dịch vụ chăm sóc ban đầu và bệnh mãn tính, nhưng có thể không thay thế hoàn toàn việc khám trực tiếp cho các trường hợp phức tạp hoặc cần xét nghiệm vật lý.
Hầu hết dịch vụ đều thanh toán trực tiếp; K Health thường không chấp nhận bảo hiểm cho các lần khám ảo.
K Health ẩn danh và tổng hợp dữ liệu sử dụng trong mô hình AI, và bác sĩ chỉ truy cập dữ liệu y tế liên quan trong quá trình tư vấn. Nền tảng tuân thủ chính sách bảo mật và các quy định về an ninh.
Heidi Health
Thông Tin Ứng Dụng
| Tác Giả / Nhà Phát Triển | Heidi Health là công ty công nghệ y tế của Úc (trước đây được thành lập với tên Oscer) do Tiến sĩ Thomas Kelly dẫn dắt. Công ty phát triển phần mềm ghi chép y tế bằng AI nhằm hỗ trợ các nhà cung cấp dịch vụ chăm sóc sức khỏe tự động hóa việc ghi chép lâm sàng. |
| Thiết Bị Hỗ Trợ |
|
| Ngôn Ngữ / Quốc Gia | Heidi được sử dụng toàn cầu và được tin cậy tại hơn 50 quốc gia. Nền tảng hỗ trợ nhiều chuyên khoa, loại tài liệu và đa ngôn ngữ trong ghi chú (ví dụ: ghi chú trị liệu bằng ngôn ngữ ưu tiên của bệnh nhân). |
| Mô Hình Giá | Heidi cung cấp gói cơ bản miễn phí hỗ trợ tạo ghi chú và phiên âm cơ bản. Các tính năng cao cấp (ví dụ: mẫu tùy chỉnh, trợ lý "Ask Heidi", tạo tài liệu nâng cao) có trong các gói trả phí. |
Tổng Quan Chung
Heidi Health là nền tảng ghi chép y tế sử dụng AI được thiết kế nhằm giảm bớt gánh nặng hành chính cho các bác sĩ.
Nó ghi lại các cuộc trò chuyện giữa bác sĩ và bệnh nhân theo thời gian thực (hoặc ở chế độ ghi âm ngoại tuyến), chuyển đổi giọng nói thành văn bản và tạo ra các ghi chú lâm sàng có cấu trúc, thư giới thiệu, bản tóm tắt bệnh nhân và các tài liệu chăm sóc sức khỏe khác. Công cụ này giúp bác sĩ tập trung nhiều hơn vào chăm sóc bệnh nhân và bớt thời gian ghi chép.
Heidi tuân thủ các tiêu chuẩn bảo mật dữ liệu như HIPAA, GDPR, ISO 27001 và được thiết kế cho nhiều chuyên khoa trong các môi trường chăm sóc khác nhau.
Giới Thiệu Chi Tiết
Trong thị trường cạnh tranh của các phần mềm ghi chép AI, Heidi Health tạo sự khác biệt bằng cách cung cấp điểm vào miễn phí và ưu tiên việc các bác sĩ dễ dàng sử dụng thay vì ép buộc tích hợp sâu với EHR. Nền tảng được tiếp thị với các từ khóa SEO như "AI medical scribe," "tự động hóa ghi chép lâm sàng," "tạo ghi chú tự động," và "AI scribe miễn phí cho bác sĩ." Nội dung công khai của Heidi (bài blog về cách sử dụng AI scribe an toàn, mẹo thiết lập, tuyên bố tuân thủ) hỗ trợ tăng khả năng hiển thị tìm kiếm liên quan đến AI trong y tế, ghi chép y khoa và cải thiện quy trình làm việc của bác sĩ.
Mô hình của Heidi cho phép bác sĩ sử dụng ngay tính năng tạo ghi chú mặc định, sau đó dần mở khóa các tính năng cao cấp khi thấy giá trị. Vì phong cách ghi chép rất quan trọng, Heidi hỗ trợ các mẫu cá nhân hóa để phù hợp với giọng văn và quy trình làm việc của từng bác sĩ.
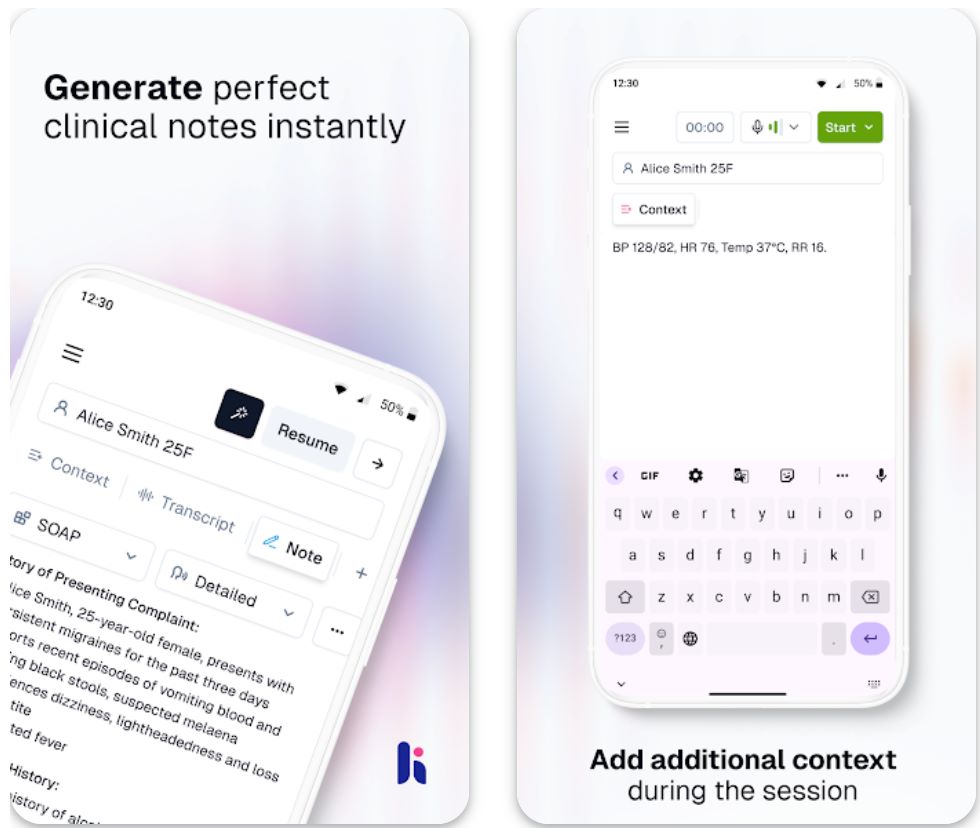
Tính Năng Chính
Ghi lại các cuộc tư vấn theo thời gian thực hoặc ghi âm ngoại tuyến trên thiết bị di động.
Tự động tạo ghi chú lâm sàng, thư giới thiệu, bản tóm tắt bệnh nhân và báo cáo đánh giá.
Cá nhân hóa mẫu và phong cách để phù hợp với giọng văn và quy trình làm việc riêng của bạn.
Hỗ trợ nhiều người dùng cùng làm việc với các phiên chia sẻ cho nhiều bác sĩ cùng phối hợp.
Tự động đồng bộ giữa các nền tảng di động, máy tính để bàn và web để quy trình làm việc liền mạch.
Hoàn toàn tuân thủ các tiêu chuẩn HIPAA, GDPR, ISO 27001 và APP về bảo vệ dữ liệu.
Liên Kết Tải Về hoặc Truy Cập
Hướng Dẫn Sử Dụng
Tải ứng dụng qua di động hoặc máy tính để bàn, hoặc sử dụng trực tiếp phiên bản web trên trình duyệt của bạn.
Tạo tài khoản bằng email và mật khẩu để bắt đầu sử dụng.
Bắt đầu ghi âm tương tác giữa bác sĩ và bệnh nhân (qua di động hoặc máy tính để bàn) hoặc tải lên các tệp âm thanh trước đó.
Heidi phiên âm cuộc trò chuyện và tự động tạo ghi chú có cấu trúc, thư giới thiệu và bản tóm tắt.
Xem lại, chỉnh sửa, thêm nội dung và điều chỉnh mẫu hoặc phong cách theo nhu cầu để phù hợp với sở thích của bạn.
Ghi chú được tự động đồng bộ trên các môi trường máy tính để bàn, di động và web.
Nếu đăng ký, bạn sẽ mở khóa các mẫu tùy chỉnh, tính năng tóm tắt "Ask Heidi" và các loại tài liệu nâng cao.
Lưu Ý Quan Trọng & Hạn Chế
- Ứng dụng di động hỗ trợ ghi âm ngoại tuyến, nhưng việc tạo ghi chú có cấu trúc vẫn cần kết nối mạng.
- Tích hợp EHR có thể bị hạn chế hoặc chỉ một chiều; việc ghi dữ liệu trở lại các trường EHR có thể không luôn được hỗ trợ.
- Độ chính xác phụ thuộc vào chất lượng âm thanh, độ rõ giọng nói và tiếng ồn xung quanh; cần xem xét và chỉnh sửa thủ công.
- Tuân thủ quy định và bảo mật riêng tư thay đổi theo khu vực; tính năng hoặc khả năng truy cập có thể khác nhau ở một số vùng.
Câu Hỏi Thường Gặp
Heidi là phần mềm ghi chép y tế sử dụng AI, phiên âm các cuộc trò chuyện giữa bác sĩ và bệnh nhân và tạo ra các ghi chú lâm sàng có cấu trúc, thư giới thiệu, bản tóm tắt và các tài liệu khác.
Có, Heidi cung cấp gói cơ bản miễn phí với chức năng tạo ghi chú và phiên âm cơ bản. Các tính năng cao cấp yêu cầu đăng ký trả phí.
Heidi hỗ trợ iOS, Android, máy tính để bàn (macOS/Windows) và truy cập qua trình duyệt web.
Trên di động, Heidi có thể ghi âm ngoại tuyến; việc tạo ghi chú cuối cùng sẽ đồng bộ khi có kết nối lại. Trên máy tính để bàn, Heidi yêu cầu kết nối internet hoạt động.
Heidi tuân thủ các tiêu chuẩn bảo mật và quyền riêng tư bao gồm HIPAA, GDPR, ISO 27001 và APP (Nguyên tắc Bảo mật của Úc), đồng thời thực hiện các biện pháp quản lý dữ liệu an toàn.
Owkin
Thông Tin Ứng Dụng
| Tác Giả / Nhà Phát Triển | Owkin, được thành lập bởi Tiến sĩ Thomas Clozel (MD) và Gilles Wainrib (PhD), là một công ty công nghệ sinh học có trụ sở tại Paris, Pháp. |
| Thiết Bị Hỗ Trợ | Nền tảng web (truy cập qua máy tính để bàn và laptop). Một số công cụ nội bộ truy cập qua hệ thống tổ chức bảo mật và API. |
| Ngôn Ngữ / Quốc Gia | Có mặt toàn cầu, hỗ trợ tiếng Anh và các ngôn ngữ châu Âu chính. Trụ sở chính tại Paris với văn phòng ở New York, London và các khu vực khác. |
| Mô Hình Giá Cước | Truy cập các công cụ nghiên cứu cốt lõi như K Navigator miễn phí cho các nhà nghiên cứu học thuật; các tính năng doanh nghiệp và dược phẩm có sẵn qua hợp tác trả phí. |
Tổng Quan Chung
Owkin là công ty công nghệ sinh học ứng dụng AI tiên phong chuyên về y học chính xác, nghiên cứu lâm sàng và chẩn đoán. Nền tảng này áp dụng trí tuệ nhân tạo tiên tiến vào dữ liệu y sinh học, giúp các nhà nghiên cứu, bác sĩ và công ty dược phẩm đẩy nhanh phát hiện thuốc và tối ưu hóa thử nghiệm lâm sàng.
Owkin tận dụng học liên kết để phân tích dữ liệu bệnh nhân phân tán đồng thời tuân thủ nghiêm ngặt các tiêu chuẩn bảo mật như GDPR và HIPAA. Qua các công cụ AI, công ty xây dựng hệ sinh thái hợp tác nâng cao hiểu biết về bệnh và cải thiện kết quả điều trị trong lĩnh vực ung thư và các ngành y học khác.
Giới Thiệu Chi Tiết
Owkin đã khẳng định vị thế dẫn đầu trong lĩnh vực giao thoa giữa AI và khoa học đời sống, thay đổi cách thức nghiên cứu y học và phát triển thuốc được thực hiện. Nền tảng độc quyền của công ty tích hợp dữ liệu đa phương thức—bao gồm genomics, hình ảnh mô bệnh học và thông tin lâm sàng—sử dụng học liên kết để khai thác thông tin từ dữ liệu phân tán mà không cần di chuyển dữ liệu.
Đổi mới mới nhất của công ty, K Navigator, là một AI tác nhân hỗ trợ giúp các nhà nghiên cứu y sinh học trong việc tạo giả thuyết, giải thích dữ liệu và khám phá tài liệu khoa học. Công cụ này nhằm mục tiêu đưa khả năng suy luận và nhận diện mẫu do AI hướng dẫn đến cộng đồng khoa học.
Owkin cũng hợp tác với các công ty dược phẩm lớn và tổ chức y tế để nâng cao phát triển thuốc, cải thiện chẩn đoán và cá nhân hóa chiến lược điều trị. Các giải pháp chẩn đoán AI của họ, như MSIntuit CRC (cho ung thư đại trực tràng) và RlapsRisk BC (cho ung thư vú), minh chứng cho ứng dụng thực tiễn của AI trong môi trường lâm sàng.
Với trọng tâm vào bảo mật dữ liệu, hợp tác và AI có thể giải thích, Owkin đứng ở vị trí tiên phong trong phong trào toàn cầu hướng tới đổi mới chăm sóc sức khỏe dựa trên dữ liệu một cách có đạo đức.
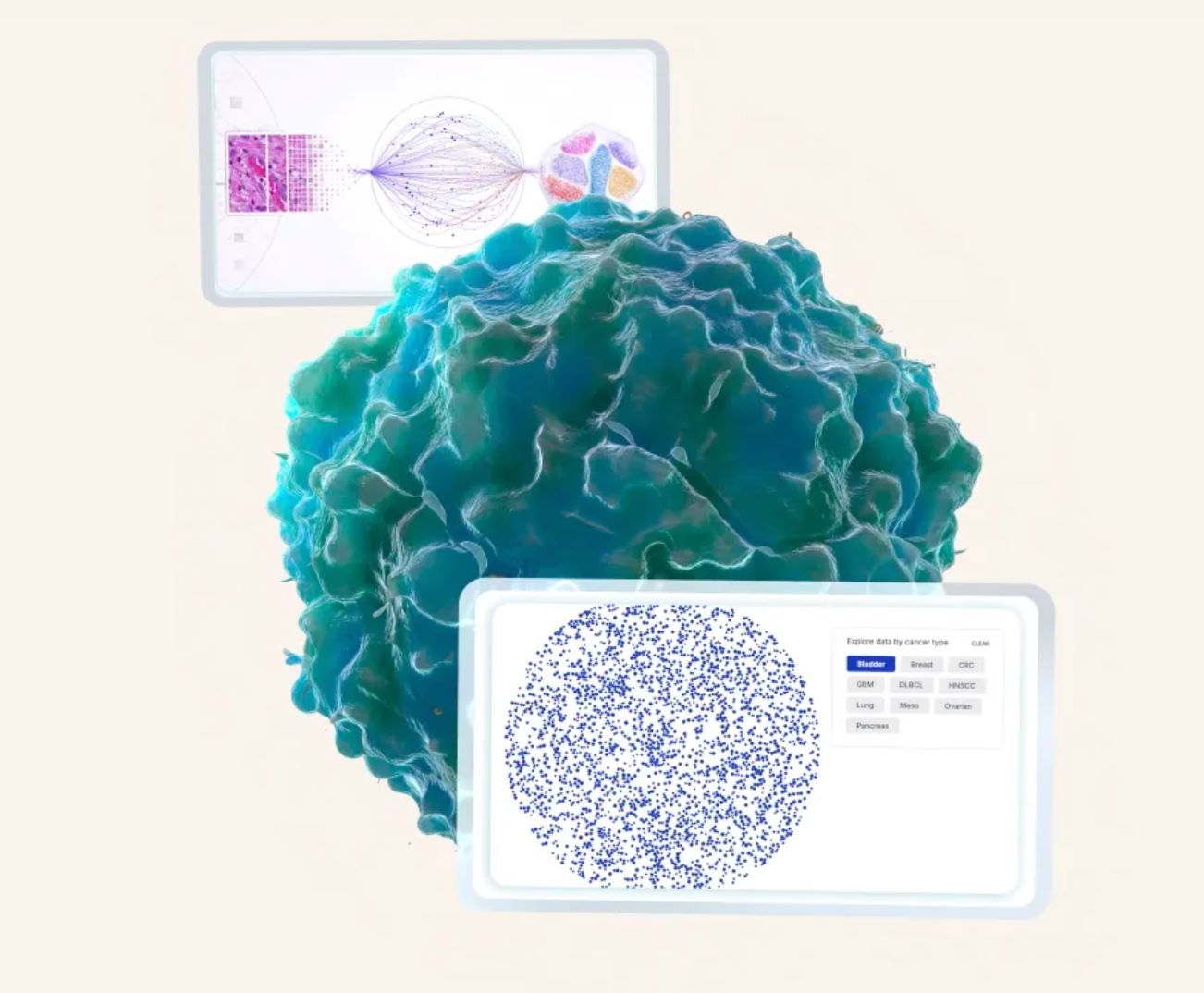
Tính Năng Chính
Sử dụng bộ dữ liệu đa phương thức bao gồm genomics, bệnh lý và dữ liệu lâm sàng để phân tích toàn diện.
Đảm bảo an toàn và bảo mật dữ liệu giữa các tổ chức đồng thời cho phép đào tạo mô hình AI hợp tác.
AI hỗ trợ suy luận khoa học, khám phá giả thuyết và phân tích tài liệu.
Giải pháp tiên tiến về tiên lượng ung thư và tối ưu điều trị bao gồm MSIntuit CRC và RlapsRisk BC.
Hỗ trợ xác định mục tiêu, tối ưu thử nghiệm lâm sàng và phát triển liệu pháp.
Kết nối bệnh viện, nhà nghiên cứu và đối tác dược phẩm toàn cầu để đổi mới dựa trên dữ liệu.
Tải Về hoặc Liên Kết Truy Cập
Hướng Dẫn Sử Dụng
Truy cập trang web chính thức của Owkin để khám phá các sản phẩm, giải pháp và công cụ nghiên cứu có sẵn.
Miễn phí cho các nhà nghiên cứu học thuật. Yêu cầu truy cập qua cổng K Navigator để bắt đầu sử dụng AI hỗ trợ nghiên cứu y sinh học.
Liên hệ Owkin để nhận dịch vụ cấp doanh nghiệp trong lĩnh vực chẩn đoán, phát triển thuốc hoặc hợp tác tổ chức.
Triển khai khung học liên kết để mô hình AI an toàn với dữ liệu tổ chức đồng thời đảm bảo tuân thủ bảo mật.
Triển khai các công cụ chẩn đoán AI như MSIntuit CRC và RlapsRisk BC sau khi được phê duyệt theo quy định và chấp thuận tổ chức.
Ghi Chú và Hạn Chế
- Owkin chủ yếu thiết kế cho sử dụng tổ chức và doanh nghiệp, không dành cho người tiêu dùng cá nhân.
- Các công cụ chẩn đoán phải được phê duyệt theo quy định (ví dụ: chứng nhận CE-IVD).
- Tính năng nghiên cứu nâng cao và mô hình AI yêu cầu hợp tác hoặc truy cập doanh nghiệp.
- Hiệu suất phụ thuộc vào chất lượng và đa dạng dữ liệu từ các tổ chức tham gia.
- Không có ứng dụng di động riêng biệt dành cho người dùng công khai.
Câu Hỏi Thường Gặp
Owkin là công ty công nghệ sinh học ứng dụng AI sử dụng học máy và học liên kết để thúc đẩy y học chính xác, phát hiện thuốc và chẩn đoán.
Các công cụ của Owkin dành cho nhà nghiên cứu học thuật, bệnh viện và tổ chức dược phẩm thông qua hợp tác hoặc truy cập tổ chức.
Một số công cụ nghiên cứu như K Navigator miễn phí cho người dùng học thuật. Tính năng doanh nghiệp và công cụ chẩn đoán AI yêu cầu cấp phép trả phí hoặc hợp tác.
Owkin sử dụng học liên kết, cho phép mô hình AI đào tạo trên dữ liệu cục bộ trong bệnh viện mà không chuyển dữ liệu nhạy cảm lên máy chủ trung tâm.
Owkin chủ yếu tập trung vào ung thư nhưng cũng hỗ trợ nghiên cứu liệu pháp rộng hơn trong các lĩnh vực y sinh học.
Lark Health
Thông Tin Ứng Dụng
| Tác Giả / Nhà Phát Triển | Lark Technologies, Inc. |
| Thiết Bị Hỗ Trợ | Android, iOS và các thiết bị theo dõi sức khỏe tương thích (cân thông minh, máy đo đường huyết, máy đo huyết áp) |
| Ngôn Ngữ / Quốc Gia | Tiếng Anh; chủ yếu có mặt tại Hoa Kỳ |
| Mô Hình Giá | Miễn phí cho người dùng có bảo hiểm sức khỏe hoặc chương trình nhà tuyển dụng đủ điều kiện; truy cập hạn chế cho người khác |
Lark Health là gì?
Lark Health là nền tảng sức khỏe kỹ thuật số được hỗ trợ bởi AI, được thiết kế để giúp người dùng phòng ngừa và quản lý các bệnh mãn tính như tiểu đường, cao huyết áp và béo phì. Thông qua huấn luyện AI hội thoại 24/7, Lark cung cấp hỗ trợ cá nhân hóa để cải thiện lối sống, thay đổi hành vi và duy trì sức khỏe lâu dài.
Các chương trình của Lark đã được xác thực lâm sàng và được sử dụng bởi các kế hoạch bảo hiểm lớn và nhà tuyển dụng, giúp người dùng theo dõi các chỉ số sức khỏe và nhận phản hồi dựa trên dữ liệu theo thời gian thực để duy trì lối sống lành mạnh hơn.
Tổng Quan Chi Tiết
Lark Health nổi bật trong hệ sinh thái sức khỏe kỹ thuật số như một huấn luyện viên sức khỏe AI hoàn toàn tự động, mô phỏng cuộc trò chuyện của con người để hướng dẫn người dùng đạt được kết quả sức khỏe tốt hơn. Ứng dụng kết hợp khoa học hành vi, phân tích dữ liệu và trí tuệ nhân tạo để cung cấp huấn luyện liên tục, theo thời gian thực, thích ứng với mục tiêu và dữ liệu sức khỏe của từng người dùng.
Nền tảng bao phủ các lĩnh vực như phòng ngừa tiểu đường, quản lý huyết áp, giảm cân và sức khỏe hành vi, cung cấp các chương trình được thiết kế riêng dựa trên nghiên cứu lâm sàng. Bằng cách đồng bộ với các thiết bị đeo và ứng dụng, Lark thu thập dữ liệu về giấc ngủ, chế độ ăn, tập luyện và các chỉ số sinh tồn, tạo nên bức tranh toàn diện về sức khỏe người dùng. Công ty hợp tác với các nhà bảo hiểm hàng đầu, giúp hàng triệu người dùng tiếp cận các chương trình mà không phải trả phí trực tiếp.

Tính Năng Chính
Hướng dẫn hội thoại theo thời gian thực về dinh dưỡng, thể dục và cải thiện sức khỏe phù hợp với lối sống của bạn.
Các chương trình chuyên biệt cho phòng ngừa tiểu đường, kiểm soát huyết áp và quản lý cân nặng.
Đồng bộ liền mạch với các thiết bị theo dõi sức khỏe và cảm biến di động để giám sát dữ liệu tự động.
Huấn luyện dựa trên bằng chứng, lấy cảm hứng từ các nguyên tắc trị liệu hành vi nhận thức (CBT).
Có sẵn thông qua các kế hoạch chăm sóc sức khỏe và nhà tuyển dụng đối tác mà không tính phí thêm.
Liên Kết Tải Về hoặc Truy Cập
Cách Bắt Đầu Với Lark Health
Tạo tài khoản qua trang web hoặc ứng dụng di động Lark Health bằng địa chỉ email của bạn.
Xác nhận xem nhà cung cấp bảo hiểm hoặc nhà tuyển dụng của bạn có cung cấp các chương trình Lark miễn phí hay không.
Liên kết các thiết bị theo dõi sức khỏe tương thích để tự động theo dõi các chỉ số sinh tồn, hoạt động và giấc ngủ.
Trò chuyện với huấn luyện viên AI của Lark để nhận phản hồi ngay lập tức và kế hoạch hành động cá nhân hóa cho mục tiêu sức khỏe của bạn.
Xem lại các bản tóm tắt hàng tuần và những hiểu biết về sức khỏe để duy trì động lực và nắm bắt hành trình chăm sóc sức khỏe của bạn.
Những Hạn Chế Quan Trọng
- Không phù hợp cho các tình huống cấp cứu hoặc chăm sóc y tế khẩn cấp
- Một số chương trình nâng cao yêu cầu xác minh đủ điều kiện qua bảo hiểm hoặc nhà tuyển dụng
- Hiệu quả phụ thuộc vào sự tham gia liên tục của người dùng và nhập dữ liệu chính xác
- Hiện chỉ hỗ trợ tiếng Anh, hạn chế khả năng tiếp cận ở các khu vực không nói tiếng Anh
Câu Hỏi Thường Gặp
Lark Health miễn phí cho người dùng được bảo hiểm bởi các kế hoạch đối tác hoặc chương trình chăm sóc sức khỏe của nhà tuyển dụng. Người dùng không có bảo hiểm đủ điều kiện có thể bị hạn chế truy cập một số tính năng.
Không. Lark cung cấp huấn luyện và hỗ trợ dựa trên AI để cải thiện lối sống nhưng không đưa ra chẩn đoán y tế, điều trị hay chăm sóc khẩn cấp. Luôn tham khảo ý kiến nhà cung cấp dịch vụ y tế của bạn để quyết định y tế.
Lark tích hợp với hầu hết điện thoại thông minh (Android và iOS), cân thông minh, thiết bị theo dõi thể dục, máy đo đường huyết và máy đo huyết áp. Kiểm tra ứng dụng để xem danh sách đầy đủ các thiết bị được hỗ trợ.
Lark cung cấp các chương trình chuyên biệt cho phòng ngừa tiểu đường, quản lý huyết áp, kiểm soát cân nặng và cải thiện sức khỏe tổng thể thông qua thay đổi lối sống.
Có. Lark tuân thủ các quy định HIPAA để đảm bảo tất cả dữ liệu người dùng được bảo vệ an toàn, mã hóa và giữ bí mật. Thông tin sức khỏe của bạn không bao giờ được chia sẻ nếu không có sự đồng ý rõ ràng của bạn.





Chưa có bình luận nào. Hãy là người đầu tiên bình luận!