Sztuczna inteligencja w medycynie i opiece zdrowotnej
Sztuczna inteligencja (SI) rewolucjonizuje medycynę i opiekę zdrowotną, poprawiając diagnostykę, podnosząc jakość opieki nad pacjentem oraz usprawniając procesy medyczne. Od analityki predykcyjnej po spersonalizowane plany leczenia, SI napędza innowacje i efektywność w sektorze zdrowia.
SI (Sztuczna Inteligencja) szybko zmienia medycynę i opiekę zdrowotną na całym świecie. Przy szacowanej liczbie 4,5 miliarda ludzi bez dostępu do podstawowej opieki zdrowotnej oraz prognozowanym niedoborze 11 milionów pracowników służby zdrowia do 2030 roku, SI oferuje narzędzia poprawiające efektywność, rozszerzające zasięg i niwelujące luki w opiece.
Cyfrowe rozwiązania zdrowotne oparte na SI mają potencjał zwiększenia efektywności, obniżenia kosztów i poprawy wyników zdrowotnych na całym świecie.
— Światowe Forum Ekonomiczne (WEF)
W praktyce oprogramowanie oparte na SI już przewyższa ludzi w niektórych zadaniach diagnostycznych. Na przykład SI wytrenowana na skanach pacjentów po udarze była dwukrotnie dokładniejsza niż eksperci kliniczni w identyfikacji i datowaniu udarów mózgu.
- 1. Medyczne obrazowanie i diagnostyka wspierane przez SI
- 2. Wsparcie decyzji klinicznych i zarządzanie pacjentem
- 3. Efektywność administracyjna i operacyjna
- 4. Badania, rozwój leków i genomika
- 5. Zdrowie globalne i medycyna tradycyjna
- 6. Kluczowe korzyści SI w opiece zdrowotnej
- 7. Wyzwania, ryzyka i etyka
- 8. Regulacje i zarządzanie
- 9. Perspektywy na przyszłość
- 10. Najlepsze narzędzia SI w opiece zdrowotnej
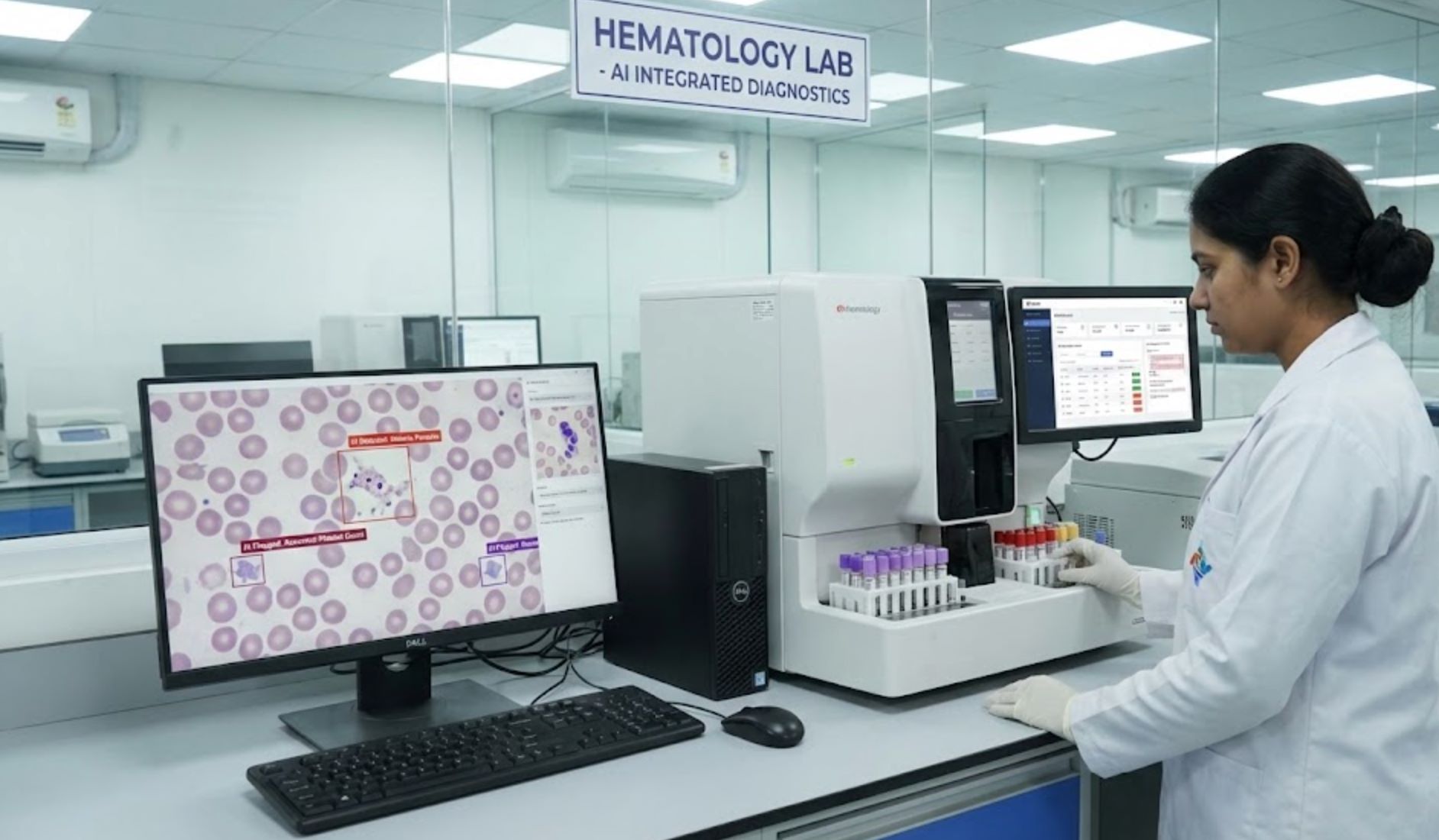
Medyczne obrazowanie i diagnostyka wspierane przez SI
SI już szybciej niż ludzie odczytuje obrazy medyczne (takie jak tomografie komputerowe i rentgeny). Narzędzia SI potrafią w kilka minut wykryć nieprawidłowości — od skanów udarów po złamania — pomagając lekarzom diagnozować szybciej i dokładniej.
Proste zadania obrazowania, takie jak wykrywanie złamań, są idealne dla SI: lekarze w trybie pilnym pomijają do 10% złamań, ale analiza SI może je w porę wykryć. Działając jako „drugie oko”, SI pomaga unikać pominiętych diagnoz i niepotrzebnych badań, potencjalnie poprawiając wyniki i obniżając koszty.

Wsparcie decyzji klinicznych i zarządzanie pacjentem
SI również wzmacnia wsparcie decyzji klinicznych i zarządzanie pacjentem. Zaawansowane algorytmy analizują dane pacjentów, by kierować opieką.
Wczesne wykrywanie chorób
Modele SI potrafią wykrywać sygnatury chorób na wiele lat przed pojawieniem się objawów:
- Prognozowanie choroby Alzheimera
- Przewidywanie chorób nerek
- Ocena ryzyka nowotworów
Chatboty kliniczne i LLM
Specjalistyczne systemy łączące LLM z bazami medycznymi:
- 58% użytecznych odpowiedzi klinicznych (badanie w USA)
- Generowanie wspomagane wyszukiwaniem
- Funkcje asystenta cyfrowego
Cyfrowe platformy pacjentów
Cyfrowe platformy pacjentów to kolejny obszar rozwoju. Platforma Huma na przykład wykorzystuje monitorowanie i triage oparte na SI, redukując ponowne hospitalizacje o 30% oraz skracając czas przeglądu przez lekarzy nawet o 40%.
Zdalne urządzenia monitorujące (takie jak wearables i inteligentne aplikacje) używają SI do ciągłego śledzenia parametrów życiowych — przewidując problemy z rytmem serca lub poziomem tlenu w czasie rzeczywistym — dostarczając lekarzom dane do wczesnej interwencji.
Efektywność administracyjna i operacyjna
W zadaniach administracyjnych i operacyjnych SI odciąża pracę. Najwięksi dostawcy technologii oferują teraz „współpilotów SI” dla sektora zdrowia:
Dragon Medical One
Narzędzia SI Google
Statystyki adopcji SI
Badania pokazują, że lekarze już używają SI do rutynowej dokumentacji i tłumaczeń. W ankiecie AMA z 2024 roku 66% lekarzy zadeklarowało korzystanie z narzędzi SI (wzrost z 38% w 2023) do zadań takich jak dokumentacja, kodowanie, plany leczenia czy wstępne diagnozy.
Badania, rozwój leków i genomika
Ponad kliniką, SI zmienia badania medyczne i rozwój leków. SI przyspiesza odkrywanie leków, przewidując zachowanie cząsteczek, oszczędzając lata pracy laboratoryjnej.
AlphaFold
Prognoza raka
Diagnostyka gruźlicy
Genomika i medycyna spersonalizowana również korzystają: SI analizuje ogromne dane genetyczne, by dostosować leczenie do indywidualnych pacjentów. W onkologii badacze Mayo Clinic wykorzystują SI do analizy obrazów (np. tomografii), by przewidzieć raka trzustki 16 miesięcy przed diagnozą kliniczną — co może umożliwić wcześniejsze interwencje w chorobie o bardzo złym rokowaniu.

Zdrowie globalne i medycyna tradycyjna
Wpływ SI sięga globalnie. W warunkach o ograniczonych zasobach, SI na smartfonach może niwelować luki w opiece: na przykład aplikacja EKG z SI wykrywa ryzyko chorób serca, nawet tam, gdzie brakuje kardiologów.
- Indie: Cyfrowa biblioteka tekstów ajurwedycznych oparta na SI
- Ghana i Korea: Klasyfikacja roślin leczniczych przez SI
- Agenda WHO: Ułatwianie dostępu do medycyny tradycyjnej na świecie
Te działania — część agendy WHO — mają na celu uczynienie medycyny tradycyjnej bardziej dostępną globalnie, bez wykorzystywania lokalnych społeczności. Ogólnie SI postrzegana jest jako narzędzie do osiągnięcia powszechnego dostępu do opieki zdrowotnej (cel ONZ na 2030) poprzez rozszerzenie usług na obszary odległe lub niedostatecznie obsługiwane.

Kluczowe korzyści SI w opiece zdrowotnej
Szybsza i dokładniejsza diagnostyka
SI może przetwarzać obrazy i dane na dużą skalę, często wykrywając to, co umyka ludziom
Spersonalizowana opieka
Algorytmy dostosowują plany leczenia na podstawie danych pacjenta (genetyka, historia, styl życia)
Zyski efektywności
Automatyzacja papierkowej roboty i rutynowych zadań znacząco zmniejsza wypalenie zawodowe lekarzy
Oszczędności kosztów
McKinsey szacuje, że SI może rocznie zaoszczędzić setki miliardów dzięki poprawie produktywności
Rozszerzony dostęp
Telemedycyna oparta na SI umożliwia dostęp do specjalistycznych badań w regionach wiejskich i ubogich
Lepsze wyniki
Pacjenci korzystają z poprawy wyników zdrowotnych i niższych kosztów opieki
SI ma ogromny potencjał poprawy dostarczania opieki zdrowotnej i medycyny na całym świecie.
— Światowa Organizacja Zdrowia (WHO)

Wyzwania, ryzyka i etyka
Pomimo obietnic, SI w opiece zdrowotnej stoi przed poważnymi wyzwaniami, które trzeba rozwiązać, aby zapewnić bezpieczne i sprawiedliwe wdrożenie.
Prywatność i bezpieczeństwo danych
Dane zdrowotne są bardzo wrażliwe, a słaba anonimizacja może zagrozić poufności pacjentów. Niezbędne są solidne środki bezpieczeństwa i zgodność z regulacjami takimi jak HIPAA i RODO.
Stronniczość w modelach SI
Jeśli algorytmy są trenowane na niedostatecznie zróżnicowanych danych (np. głównie pacjentów z krajów wysokodochodowych), mogą działać słabo dla innych grup.
Zaufanie i szkolenia kliniczne
Szybkie wdrażanie SI bez odpowiedniej edukacji może prowadzić do błędów lub niewłaściwego użycia. Profesjonaliści medyczni potrzebują kompleksowego szkolenia, by rozumieć możliwości i ograniczenia SI.
Użytkownicy muszą rozumieć i wiedzieć, jak łagodzić ograniczenia SI.
— Etyk z Oxfordu
Halucynacje i błędy SI
Systemy SI (zwłaszcza LLM) mogą halucynować — wymyślać wiarygodnie brzmiące, ale fałszywe informacje medyczne.
- OpenAI Whisper czasem wymyślał szczegóły w transkrypcjach
- Popularne LLM często nie udzielają w pełni opartych na dowodach odpowiedzi medycznych
- Nadzór człowieka pozostaje niezbędny dla wszystkich treści medycznych generowanych przez SI
Zasady etyczne WHO dla SI w opiece zdrowotnej
Autonomia
Dobrostan i bezpieczeństwo
Przejrzystość
Odpowiedzialność
Równość
Zrównoważony rozwój

Regulacje i zarządzanie
Regulatorzy na całym świecie już podejmują działania, aby zapewnić, że systemy SI w opiece zdrowotnej spełniają standardy bezpieczeństwa i skuteczności.
Podejście FDA
- Przyspieszone zatwierdzenie ponad 1000 urządzeń medycznych z SI
- Styczeń 2025: kompleksowe wytyczne dotyczące oprogramowania AI/ML
- Obejmuje cały cykl życia od projektowania po nadzór po wprowadzeniu na rynek
- Wyraźne uwzględnienie przejrzystości i stronniczości
- Prace nad regulacjami SI w rozwoju leków
Regulacje UE i Wielkiej Brytanii
- EU AI Act (2024): SI w opiece zdrowotnej jako „wysokiego ryzyka”
- Surowe wymagania dotyczące testów i dokumentacji
- Obowiązkowy nadzór człowieka dla systemów krytycznych
- MHRA UK: Reguluje urządzenia medyczne z SI zgodnie z obowiązującym prawem
- Akcent na walidację kliniczną i bezpieczeństwo
SI może poprawić zdrowie milionów, jeśli będzie używana rozsądnie, ale może też być nadużywana i szkodzić.
— Dr Tedros Adhanom Ghebreyesus, Dyrektor Generalny WHO
Dlatego organizacje międzynarodowe apelują o regulacje, które zapewnią, że każde narzędzie SI będzie bezpieczne, oparte na dowodach i sprawiedliwe.

Perspektywy na przyszłość
Patrząc w przyszłość, rola SI w opiece zdrowotnej będzie tylko rosła. Przyszłość obiecuje bezprecedensową integrację SI we wszystkich aspektach opieki medycznej, od profilaktyki po leczenie i dalej.
Zaawansowana SI generatywna
SI generatywna (jak zaawansowane LLM) będzie napędzać więcej aplikacji dla pacjentów i narzędzi wspierających decyzje — pod warunkiem poprawy dokładności. Integracja z elektroniczną dokumentacją medyczną i genomiką stworzy jeszcze bardziej spersonalizowaną opiekę.
Chirurgia wspomagana SI
Robotyka i operacje wspierane przez SI staną się powszechne w nowoczesnych szpitalach, oferując precyzję i powtarzalność przewyższającą możliwości ludzkie.
Ciągłe monitorowanie zdrowia
Czujniki noszone na ciele wraz z algorytmami SI będą nieustannie monitorować parametry zdrowotne, alarmując pacjentów i lekarzy o problemach zanim dojdzie do nagłych zdarzeń.
Globalne zarządzanie SI
Inicjatywy globalne (jak AI Governance Alliance WEF) dążą do koordynacji odpowiedzialnego rozwoju SI ponad granicami.
Z ostrożnym optymizmem systemy opieki zdrowotnej zaczynają wdrażać SI, aby osiągnąć lepsze zdrowie dla większej liczby osób — od inteligentnej diagnostyki i usprawnionych klinik po przełomy w leczeniu i globalną równość zdrowotną.

Najlepsze narzędzia SI w opiece zdrowotnej
Ada Health
Informacje o aplikacji
| Deweloper | Ada Health GmbH, berlińska firma technologii medycznej założona w 2011 roku przez Claire Novorol, Martina Hirscha i Daniela Nathratha |
| Obsługiwane urządzenia | Android (Google Play), iOS / iPhone (App Store), przeglądarka internetowa (ada.com) |
| Języki i dostępność | Dostępna w języku angielskim, niemieckim, francuskim, hiszpańskim, portugalskim, rumuńskim i suahili. Używana w ponad 148 krajach na całym świecie |
| Cennik | Darmowa dla konsumentów. Integracje korporacyjne i systemowe dostępne komercyjnie |
Czym jest Ada Health?
Ada to narzędzie do oceny objawów zasilane sztuczną inteligencją, które pomaga użytkownikom analizować ich objawy, otrzymywać sugestie możliwych schorzeń oraz uzyskać spersonalizowane wskazówki dotyczące kolejnych kroków — czy to samoopieka, umówienie wizyty u lekarza, czy poszukiwanie pomocy w nagłych przypadkach.
Platforma łączy bazę wiedzy medycznej opracowaną przez klinicystów z inteligentną logiką rozumowania, aby dostarczać dostosowane pytania uzupełniające i zawężać prawdopodobne przyczyny. Użytkownicy mogą śledzić przebieg objawów w czasie, eksportować szczegółowe raporty i korzystać z tych informacji, aby ułatwić bardziej świadome rozmowy z pracownikami służby zdrowia.
Jak działa Ada: Rygor kliniczny spotyka się ze sztuczną inteligencją
W zatłoczonym krajobrazie cyfrowej opieki zdrowotnej Ada wyróżnia się rygorem klinicznym, bezpieczeństwem użytkownika oraz hybrydowym podejściem opartym na wiedzy i rozumowaniu — zamiast polegać wyłącznie na algorytmach uczenia maszynowego typu black-box.
Inteligentna logika aplikacji dynamicznie wybiera kolejne pytanie na podstawie Twoich wcześniejszych odpowiedzi, optymalizując jasność diagnostyczną przy jednoczesnym minimalizowaniu obciążenia użytkownika. Przechodzisz przez proces przypominający rozmowę: zaczynając od głównego objawu, następnie odpowiadasz na pytania dotyczące początku, nasilenia, czasu trwania i powiązanych cech. Ten interaktywny proces pomaga Adzie wygenerować uszeregowaną listę prawdopodobnych hipotez diagnostycznych wraz z opartymi na dowodach zaleceniami dotyczącymi dalszego postępowania.
Kluczowe funkcje
Interfejs konwersacyjny z inteligentnymi, prowadzonymi pytaniami dostosowującymi się do Twoich odpowiedzi
Otrzymuj jasne wskazówki, czy stosować samoopiekę, umówić wizytę u lekarza, czy szukać pomocy w nagłych przypadkach
Monitoruj trendy i zmiany objawów, aby identyfikować wzorce i przebieg
Generuj i udostępniaj kompleksowe raporty PDF swoim pracownikom służby zdrowia
Wbudowana biblioteka medyczna z szczegółowymi wyjaśnieniami schorzeń i informacjami zdrowotnymi
Twórz i zarządzaj profilami członków rodziny, aby oceniać objawy innych osób
Pobierz lub link dostępu
Jak korzystać z Ada Health
Pobierz Adę z Google Play Store, Apple App Store lub uzyskaj dostęp bezpośrednio przez przeglądarkę internetową na ada.com
Wprowadź podstawowe informacje, w tym wiek, płeć biologiczną oraz istotną historię medyczną, taką jak choroby przewlekłe lub przyjmowane leki
Wybierz swój główny objaw z listy (np. ból głowy, kaszel, gorączka, zmęczenie)
Odpowiadaj na inteligentne pytania Ady dotyczące czasu trwania, nasilenia, lokalizacji i towarzyszących objawów
Zapoznaj się z uszeregowaną listą możliwych schorzeń wraz ze szczegółowymi wyjaśnieniami i opartymi na dowodach zaleceniami dotyczącymi dalszego postępowania
Zapisuj dodatkowe objawy przez dni lub tygodnie, aby monitorować przebieg i identyfikować wzorce
Wygeneruj kompleksowe podsumowanie w formacie PDF, aby podzielić się nim z lekarzem i uzyskać bardziej świadome konsultacje
Zmień języki, zarządzaj wieloma profilami lub dostosuj preferencje w menu ustawień
Ważne ograniczenia i uwagi
- Dokładność diagnostyczna i triage jest probabilistyczna — Ada może błędnie interpretować rzadkie lub złożone przypadki medyczne
- Jakość oceny zależy od jasnych i pełnych danych wprowadzanych przez użytkownika; niejednoznaczne odpowiedzi mogą obniżyć dokładność
- Niektóre funkcje lub integracje danych mogą być ograniczone ze względu na region lub wymogi regulacyjne
- W nagłych przypadkach lub przy poważnych objawach zawsze należy niezwłocznie szukać profesjonalnej pomocy medycznej
Najczęściej zadawane pytania
Tak, Ada jest sklasyfikowana jako certyfikowane urządzenie medyczne klasy IIa z oznaczeniem CE zgodnie z przepisami UE, spełniając surowe normy bezpieczeństwa i wydajności dla oprogramowania medycznego.
Ada przeprowadziła miliony ocen objawów na całym świecie i jest aktywnie używana w ponad 148 krajach, co czyni ją jednym z najpowszechniej stosowanych towarzyszy zdrowotnych opartych na sztucznej inteligencji.
W porównawczych badaniach klinicznych wskaźnik trafności diagnozy w top-3 Ady wynosił około 63%, a jej zalecenia dotyczące triage pokrywały się z oceną lekarzy w około 62% przypadków. Choć jest to imponujące dla narzędzia AI, została zaprojektowana jako uzupełnienie — a nie zastępstwo — profesjonalnej oceny medycznej.
Nie, aplikacja do sprawdzania objawów dla konsumentów jest całkowicie bezpłatna dla indywidualnych użytkowników. Ada oferuje również komercyjne integracje korporacyjne i partnerstwa z systemami opieki zdrowotnej dla organizacji medycznych.
Ada obsługuje siedem języków (angielski, niemiecki, francuski, hiszpański, portugalski, rumuński i suahili) i jest dostępna globalnie w wielu krajach. Jednak konkretne opcje językowe i dostępność funkcji mogą się różnić w zależności od regionu ze względu na wymogi regulacyjne.
K Health
Informacje o aplikacji
| Autor / Twórca | K Health (dawniej Kang Health), prywatna firma medyczna oparta na sztucznej inteligencji, założona w 2016 roku w Nowym Jorku, USA. |
| Obsługiwane urządzenia | Android (Google Play), iOS / iPhone (App Store), interfejs przeglądarkowy przez stronę K Health |
| Języki / Kraje | Angielski (główny). Dostępna w 48 stanach USA dla usług wirtualnych we współpracy z krajowymi systemami opieki zdrowotnej. |
| Model cenowy | Bezpłatny analizator objawów. Wirtualne wizyty u specjalistów wymagają opłaty (płatność za wizytę lub subskrypcja członkowska). |
Ogólny przegląd
K Health to platforma telemedyczna i podstawowej opieki zdrowotnej wspierana przez sztuczną inteligencję, która pozwala użytkownikom sprawdzać objawy, łączyć się z dostawcami usług medycznych oraz zarządzać opieką na odległość.
Platforma łączy silnik oceny objawów — oparty na danych z milionów zanonimizowanych rekordów medycznych — z bezpośrednim dostępem do licencjonowanych specjalistów. Użytkownicy mogą otrzymać diagnozy, recepty, porady dotyczące zarządzania chorobami przewlekłymi oraz opiekę pilną, wszystko bez konieczności osobistej wizyty w klinice.
Szczegółowe wprowadzenie
W konkurencyjnym obszarze cyfrowej opieki zdrowotnej K Health pozycjonuje się jako rozwiązanie podstawowej i pilnej opieki wspierane przez AI, skierowane do konsumentów poszukujących szybkiej, przystępnej i dostępnej opieki medycznej. Platforma kładzie nacisk na wirtualne wizyty lekarskie, całodobową opiekę, sprawdzanie objawów, telemedycynę oraz wsparcie zdrowotne oparte na sztucznej inteligencji.
Hybrydowy model platformy — ocena objawów połączona z konsultacją lekarską — ma na celu obniżenie barier dostępu do opieki zdrowotnej. Wykorzystanie zanonimizowanych danych o leczeniu „osób podobnych do Ciebie” pomaga spersonalizować zalecenia i wyróżnia ją spośród prostych analizatorów objawów. Publiczne treści K Health wzmacniają autorytet w zapytaniach zdrowotnych poprzez obszerne FAQ, wpisy na blogu, wyjaśnienia objawów i materiały edukacyjne.
Kluczowe funkcje
Bezpłatna ocena objawów pokazująca, jak osoby podobne do Ciebie zostały zdiagnozowane i leczone, oparta na milionach zanonimizowanych rekordów medycznych.
Dostęp do licencjonowanych specjalistów przez czat, wideo lub wiadomości w zakresie opieki pilnej i podstawowej, kiedy tylko potrzebujesz.
Opieka zdalna i stałe wsparcie dla schorzeń takich jak nadciśnienie, cukrzyca i kontrola masy ciała.
Uzyskaj recepty i dostawę leków z apteki tam, gdzie jest to medycznie uzasadnione, bezpośrednio przez platformę.
Obszerne zbiory danych pacjentów wspierają decyzje terapeutyczne, wykorzystując model „osób podobnych do Ciebie” dla spersonalizowanych rekomendacji.
Link do pobrania lub dostępu
Instrukcja użytkownika
Pobierz aplikację z Google Play lub App Store albo uzyskaj dostęp przez przeglądarkę internetową.
Wprowadź swoje objawy i odpowiedz na pytania uzupełniające, aby uzyskać spersonalizowaną ocenę.
Zobacz możliwe schorzenia i jak inni z podobnymi objawami byli leczeni.
W razie potrzeby połącz się przez czat, wideo lub wiadomość, aby uzyskać diagnozę, recepty lub porady medyczne.
Umów wizyty kontrolne, otrzymuj spersonalizowane plany opieki i monitoruj postępy w czasie.
Otrzymuj zatwierdzone leki dostarczane bezpośrednio pod wskazany adres.
Przeglądaj wcześniejsze wizyty i udostępniaj raporty zewnętrznym dostawcom usług medycznych, jeśli zajdzie taka potrzeba.
Uwagi i ograniczenia
- Analizator objawów nie dostarcza ostatecznej diagnozy — wyniki mają charakter informacyjny, a nie decyzyjny medycznie.
- Dokładność jest probabilistyczna; w testach klinicznych wskaźniki trafności diagnoz K Health w top-3 były niższe niż u lekarzy rodzinnych.
- Niektóre schorzenia wymagają badań fizycznych, obrazowania lub testów laboratoryjnych, których nie można wykonać przez telemedycynę.
- Przepisywanie substancji kontrolowanych jest ograniczone lub zabronione w telemedycynie w wielu jurysdykcjach.
- Dostępność usług jest ograniczona geograficznie, licencyjnie i regulacyjnie — niektóre funkcje mogą nie być oferowane we wszystkich regionach.
Najczęściej zadawane pytania
Tak, K Health współpracuje z systemami opieki zdrowotnej i działa zgodnie z przepisami telemedycyny oraz regulacjami medycznymi w jurysdykcjach USA.
Jednorazowa wirtualna wizyta kosztuje zazwyczaj około 73 USD, lub można wykupić subskrypcję na nieograniczone wizyty (pierwszy miesiąc 49 USD), a następnie rozliczaną kwartalnie.
Chociaż K Health oferuje usługi podstawowej i przewlekłej opieki, może nie zastąpić w pełni opieki osobistej w przypadku skomplikowanych przypadków lub badań wymagających testów fizycznych.
Większość usług jest opłacana z własnej kieszeni; K Health zazwyczaj nie akceptuje ubezpieczeń zdrowotnych za wizyty wirtualne.
K Health anonimizuje i agreguje dane wykorzystywane w modelu AI, a specjaliści mają dostęp tylko do istotnych danych medycznych podczas konsultacji. Platforma przestrzega polityk prywatności i regulacji bezpieczeństwa.
Heidi Health
Informacje o aplikacji
| Autor / Twórca | Heidi Health to australijska firma technologii medycznej (wcześniej założona jako Oscer) kierowana przez dr. Thomasa Kelly’ego. Tworzy oprogramowanie AI do medycznego pisarza, które pomaga świadczeniodawcom opieki zdrowotnej w automatyzacji dokumentacji klinicznej. |
| Obsługiwane urządzenia |
|
| Języki / Kraje | Heidi jest używana globalnie i zaufana w ponad 50 krajach. Platforma obsługuje wiele specjalizacji, typów dokumentów oraz wielojęzyczne notatki (np. notatki terapeutyczne w preferowanym języku pacjenta). |
| Model cenowy | Heidi oferuje darmowy plan podstawowy, który wspiera podstawowe generowanie notatek i transkrypcję. Funkcje premium (np. niestandardowe szablony, asystent „Zapytaj Heidi”, zaawansowane generowanie dokumentów) dostępne są w płatnych pakietach. |
Ogólny przegląd
Heidi Health to platforma medycznego pisarza oparta na sztucznej inteligencji, zaprojektowana, aby zmniejszyć obciążenie administracyjne lekarzy.
Rejestruje rozmowy między lekarzem a pacjentem w czasie rzeczywistym (lub w trybie rejestracji offline), transkrybuje mowę na tekst i generuje ustrukturyzowane notatki kliniczne, skierowania, podsumowania pacjentów oraz inne dokumenty medyczne. Narzędzia te pozwalają lekarzom skupić się bardziej na opiece nad pacjentem, a mniej na pisaniu notatek.
Heidi jest zgodna ze standardami ochrony danych takimi jak HIPAA, GDPR, ISO 27001 i została stworzona do zastosowań w wielu specjalizacjach i różnych środowiskach opieki.
Szczegółowe wprowadzenie
Na zatłoczonym rynku AI pisarzy medycznych Heidi Health wyróżnia się oferując darmowy punkt startowy i stawiając na przyjęcie przez lekarzy zamiast wymuszania głębokiej integracji z systemami EHR. Platforma jest promowana za pomocą terminów SEO takich jak „AI medical scribe”, „automatyczna dokumentacja kliniczna”, „ambient note generation” oraz „darmowy AI pisarz dla lekarzy”. Publiczne materiały Heidi (posty na blogu o bezpiecznym korzystaniu z AI pisarzy, wskazówki dotyczące konfiguracji, oświadczenia o zgodności) wspierają widoczność w wyszukiwarkach w obszarze AI w zdrowiu, dokumentacji medycznej i usprawniania pracy lekarzy.
Model Heidi pozwala lekarzom natychmiast korzystać z domyślnego generowania notatek, a następnie stopniowo odblokowywać funkcje premium, gdy dostrzegają ich wartość. Ponieważ styl dokumentacji ma znaczenie, Heidi wspiera personalizowane szablony dopasowane do indywidualnego stylu pisania i przebiegu pracy lekarza.
Kluczowe funkcje
Rejestruje konsultacje na żywo lub w trybie offline na urządzeniach mobilnych.
Automatycznie generuje notatki kliniczne, listy skierowań, podsumowania pacjentów i raporty oceny.
Personalizuj szablony i styl, aby dopasować je do swojego unikalnego głosu lekarza i preferencji pracy.
Wielu użytkowników może współpracować w ramach wspólnych sesji dla kilku lekarzy pracujących razem.
Automatyczna synchronizacja między urządzeniami mobilnymi, desktopowymi i webowymi dla płynnego przebiegu pracy.
W pełni zgodne ze standardami HIPAA, GDPR, ISO 27001 oraz APP w zakresie ochrony danych.
Link do pobrania lub dostępu
Przewodnik użytkownika
Pobierz aplikacje na urządzenia mobilne lub desktopowe albo korzystaj bezpośrednio z wersji webowej w przeglądarce.
Utwórz konto za pomocą adresu e-mail i hasła, aby rozpocząć.
Rozpocznij nagrywanie rozmowy lekarz-pacjent (na urządzeniu mobilnym lub desktopowym) lub prześlij wcześniejsze pliki audio.
Heidi transkrybuje rozmowę i automatycznie tworzy ustrukturyzowane notatki, skierowania i podsumowania.
Przejrzyj, edytuj, dodaj treść i dostosuj szablony lub styl według potrzeb, aby dopasować do swoich preferencji.
Notatki są automatycznie synchronizowane między środowiskami desktopowymi, mobilnymi i webowymi.
Jeśli masz subskrypcję, odblokuj niestandardowe szablony, podsumowania „Zapytaj Heidi” oraz zaawansowane typy dokumentów.
Ważne uwagi i ograniczenia
- Aplikacja mobilna obsługuje rejestrację audio offline, ale generowanie ustrukturyzowanych notatek wymaga połączenia.
- Integracja z systemami EHR może być ograniczona lub jednokierunkowa; zapisywanie danych do pól EHR może nie być zawsze możliwe.
- Dokładność zależy od jakości dźwięku, wyraźności mowy i hałasu otoczenia; konieczna jest ręczna weryfikacja.
- Zgodność z przepisami i ochroną prywatności różni się w zależności od jurysdykcji; funkcje lub dostępność mogą się różnić w niektórych regionach.
Najczęściej zadawane pytania
Heidi to medyczny pisarz AI, który transkrybuje rozmowy lekarz-pacjent i generuje ustrukturyzowane notatki kliniczne, skierowania, podsumowania oraz inne dokumenty.
Tak, Heidi oferuje darmowy plan podstawowy z podstawowym generowaniem notatek i transkrypcją. Funkcje premium wymagają subskrypcji.
Heidi obsługuje iOS, Android, desktop (macOS/Windows) oraz dostęp przez przeglądarkę internetową.
Na urządzeniach mobilnych Heidi może rejestrować dźwięk offline; ostateczne generowanie notatek synchronizuje się po ponownym połączeniu z internetem. Na desktopie Heidi wymaga aktywnego połączenia internetowego.
Heidi spełnia standardy prywatności i bezpieczeństwa, w tym HIPAA, GDPR, ISO 27001 oraz APP (Australian Privacy Principles), i stosuje bezpieczne praktyki zarządzania danymi.
Owkin
Informacje o aplikacji
| Autor / Twórca | Owkin, założony przez dr. Thomasa Clozela (MD) i Gilles’a Wainriba (PhD), to firma biotechnologiczna z siedzibą w Paryżu, Francja. |
| Obsługiwane urządzenia | Platforma internetowa (dostępna na komputerach stacjonarnych i laptopach). Niektóre narzędzia wewnętrzne dostępne przez bezpieczne systemy instytucjonalne i API. |
| Języki / Kraje | Dostępna globalnie, obsługująca język angielski oraz inne główne języki europejskie. Centrala w Paryżu, biura w Nowym Jorku, Londynie i innych regionach. |
| Model cenowy | Dostęp do podstawowych narzędzi badawczych, takich jak K Navigator, jest bezpłatny dla naukowców akademickich; funkcje dla przedsiębiorstw i farmacji dostępne w ramach płatnych partnerstw. |
Ogólny przegląd
Owkin to pionierska firma biotechnologiczna wykorzystująca sztuczną inteligencję, specjalizująca się w medycynie precyzyjnej, badaniach klinicznych i diagnostyce. Platforma stosuje zaawansowaną sztuczną inteligencję do analizy danych biomedycznych, pomagając naukowcom, klinicystom i firmom farmaceutycznym przyspieszyć odkrywanie leków i optymalizować badania kliniczne.
Owkin wykorzystuje uczenie federacyjne do analizy zdecentralizowanych danych pacjentów, jednocześnie zachowując zgodność z przepisami o ochronie prywatności, takimi jak RODO i HIPAA. Dzięki narzędziom opartym na SI firma tworzy ekosystem współpracy, który poprawia zrozumienie chorób i wyniki terapeutyczne w onkologii oraz innych dziedzinach medycyny.
Szczegółowe wprowadzenie
Owkin ugruntował swoją pozycję lidera na styku sztucznej inteligencji i nauk o życiu, zmieniając sposób prowadzenia badań medycznych i rozwoju leków. Własna platforma firmy integruje multimodalne dane — w tym genomikę, obrazy histopatologiczne oraz informacje kliniczne — wykorzystując uczenie federacyjne do wydobywania wniosków z rozproszonych danych bez ich przenoszenia.
Najnowsza innowacja firmy, K Navigator, to agentowy współpilot SI, który wspiera badaczy biomedycznych w generowaniu hipotez, interpretacji danych i eksploracji literatury naukowej. Narzędzie to ma na celu udostępnienie naukowcom możliwości rozumowania i rozpoznawania wzorców wspomaganego przez SI.
Owkin współpracuje również z dużymi firmami farmaceutycznymi i instytucjami opieki zdrowotnej, aby usprawnić rozwój leków, poprawić diagnostykę i spersonalizować strategie leczenia. Jego rozwiązania diagnostyczne oparte na SI, takie jak MSIntuit CRC (do raka jelita grubego) oraz RlapsRisk BC (do raka piersi), pokazują praktyczne zastosowanie SI w warunkach klinicznych.
Koncentrując się na ochronie prywatności danych, współpracy i wyjaśnialnej sztucznej inteligencji, Owkin stoi na czele globalnego ruchu na rzecz etycznych, opartych na danych innowacji w opiece zdrowotnej.
Kluczowe funkcje
Wykorzystuje multimodalne zestawy danych, w tym genomikę, patologię i dane kliniczne, do kompleksowej analizy.
Zapewnia bezpieczeństwo i prywatność danych w instytucjach, umożliwiając jednocześnie wspólne trenowanie modeli SI.
Współpilot SI do rozumowania naukowego, eksploracji hipotez i analizy literatury.
Zaawansowane rozwiązania w prognozowaniu raka i optymalizacji leczenia, w tym MSIntuit CRC i RlapsRisk BC.
Wspiera identyfikację celów, optymalizację badań klinicznych i rozwój terapii.
Łączy szpitale, naukowców i partnerów farmaceutycznych na całym świecie dla innowacji opartych na danych.
Link do pobrania lub dostępu
Instrukcja użytkownika
Przejdź na oficjalną stronę Owkin, aby zapoznać się z dostępnymi produktami, rozwiązaniami i narzędziami badawczymi.
Bezpłatny dla naukowców akademickich. Złóż wniosek o dostęp przez portal K Navigator, aby rozpocząć korzystanie z współpilota SI do badań biomedycznych.
Skontaktuj się z Owkin w sprawie usług na poziomie przedsiębiorstw w diagnostyce, rozwoju leków lub współpracy instytucjonalnej.
Wdrożenie ram uczenia federacyjnego dla bezpiecznego modelowania SI z danymi instytucjonalnymi przy zachowaniu zgodności z przepisami o prywatności.
Wdrażaj narzędzia diagnostyczne SI, takie jak MSIntuit CRC i RlapsRisk BC, po uzyskaniu zatwierdzeń regulacyjnych i zgody instytucjonalnej.
Uwagi i ograniczenia
- Owkin jest przeznaczony przede wszystkim do użytku instytucjonalnego i korporacyjnego, nie dla indywidualnych konsumentów.
- Narzędzia diagnostyczne podlegają zatwierdzeniom regulacyjnym (np. certyfikat CE-IVD).
- Zaawansowane funkcje badawcze i modelowanie SI wymagają partnerstw lub dostępu korporacyjnego.
- Wydajność zależy od jakości i różnorodności danych w instytucjach uczestniczących.
- Nie jest dostępna dedykowana aplikacja mobilna dla użytkowników publicznych.
Najczęściej zadawane pytania
Owkin to firma biotechnologiczna wykorzystująca sztuczną inteligencję, która stosuje uczenie maszynowe i uczenie federacyjne, aby rozwijać medycynę precyzyjną, odkrywanie leków i diagnostykę.
Narzędzia Owkin są dostępne dla naukowców akademickich, szpitali i organizacji farmaceutycznych w ramach partnerstw lub dostępu instytucjonalnego.
Niektóre narzędzia badawcze, takie jak K Navigator, są bezpłatne dla użytkowników akademickich. Funkcje korporacyjne i narzędzia diagnostyczne SI wymagają licencji płatnej lub umów o współpracy.
Owkin stosuje uczenie federacyjne, które pozwala modelom SI trenować się na lokalnych danych w szpitalach bez przesyłania wrażliwych informacji do centralnych serwerów.
Owkin koncentruje się głównie na onkologii (raku), ale wspiera także szersze badania terapeutyczne w dziedzinie biomedycyny.
Lark Health
Informacje o aplikacji
| Autor / Deweloper | Lark Technologies, Inc. |
| Obsługiwane urządzenia | Android, iOS oraz kompatybilne urządzenia monitorujące zdrowie (inteligentne wagi, glukometry, ciśnieniomierze) |
| Języki / Kraje | Angielski; głównie dostępna w Stanach Zjednoczonych |
| Model cenowy | Darmowa dla użytkowników z kwalifikującym się ubezpieczeniem zdrowotnym lub programami pracodawcy; ograniczony dostęp dla pozostałych |
Czym jest Lark Health?
Lark Health to cyfrowa platforma zdrowotna wspierana sztuczną inteligencją, zaprojektowana, aby pomagać użytkownikom w zapobieganiu i zarządzaniu przewlekłymi schorzeniami, takimi jak cukrzyca, nadciśnienie i otyłość. Dzięki całodobowemu coachingowi konwersacyjnemu AI, Lark oferuje spersonalizowane wsparcie w zakresie poprawy stylu życia, zmiany zachowań i długoterminowego zdrowia.
Jego klinicznie zweryfikowane programy są wykorzystywane przez główne plany zdrowotne i pracodawców, pomagając użytkownikom monitorować parametry zdrowotne i otrzymywać w czasie rzeczywistym informacje zwrotne oparte na danych, aby utrzymać się na drodze do zdrowszego życia.
Szczegółowy przegląd
Lark Health wyróżnia się w ekosystemie cyfrowej opieki zdrowotnej jako w pełni zautomatyzowany trener zdrowotny AI, który naśladuje ludzką rozmowę, aby prowadzić użytkowników ku lepszym wynikom zdrowotnym. Aplikacja łączy naukę o zachowaniu, analizę danych i sztuczną inteligencję, dostarczając ciągły coaching w czasie rzeczywistym, dostosowany do celów i danych zdrowotnych każdego użytkownika.
Platforma obejmuje obszary takie jak zapobieganie cukrzycy, zarządzanie nadciśnieniem, utrata wagi oraz zdrowie behawioralne, oferując dopasowane programy oparte na badaniach klinicznych. Poprzez synchronizację z urządzeniami noszonymi i aplikacjami, Lark zbiera dane dotyczące snu, diety, ćwiczeń i parametrów życiowych, tworząc kompleksowy obraz zdrowia użytkownika. Firma współpracuje z czołowymi ubezpieczycielami, udostępniając swoje programy milionom użytkowników bez bezpośrednich kosztów.

Kluczowe funkcje
Wskazówki konwersacyjne w czasie rzeczywistym dotyczące żywienia, aktywności i poprawy samopoczucia, dostosowane do Twojego stylu życia.
Specjalistyczne programy zapobiegania cukrzycy, kontroli nadciśnienia i zarządzania wagą.
Bezproblemowa synchronizacja z urządzeniami monitorującymi zdrowie i czujnikami mobilnymi dla automatycznego śledzenia danych.
Coaching oparty na dowodach, wykorzystujący zasady terapii poznawczo-behawioralnej (CBT).
Dostępne w ramach współpracujących planów zdrowotnych i pracodawców bez dodatkowych opłat.
Link do pobrania lub dostępu
Jak zacząć korzystać z Lark Health
Utwórz konto na stronie Lark Health lub w aplikacji mobilnej, używając swojego adresu e-mail.
Potwierdź, czy Twój ubezpieczyciel lub pracodawca oferuje programy Lark bezpłatnie dla Ciebie.
Podłącz kompatybilne urządzenia monitorujące zdrowie, aby automatycznie śledzić parametry życiowe, aktywność i sen.
Rozmawiaj z trenerem AI Lark, aby otrzymywać natychmiastową informację zwrotną i spersonalizowane plany działania dla swoich celów zdrowotnych.
Przeglądaj cotygodniowe podsumowania i analizy zdrowotne, aby utrzymać motywację i być na bieżąco ze swoją drogą do zdrowia.
Ważne ograniczenia
- Nie nadaje się do sytuacji nagłych lub pilnych przypadków medycznych
- Niektóre zaawansowane programy wymagają weryfikacji kwalifikacji przez ubezpieczenie lub pracodawcę
- Skuteczność zależy od regularnego zaangażowania użytkownika i dokładnego wprowadzania danych
- Obecnie obsługuje tylko język angielski, co ogranicza dostępność w regionach nieanglojęzycznych
Najczęściej zadawane pytania
Lark Health jest bezpłatny dla użytkowników objętych współpracującymi planami ubezpieczeniowymi lub programami zdrowotnymi pracodawców. Użytkownicy bez kwalifikującego się ubezpieczenia mogą mieć ograniczony dostęp do niektórych funkcji.
Nie. Lark oferuje coaching i wsparcie oparte na sztucznej inteligencji w zakresie poprawy stylu życia, ale nie zapewnia diagnozy medycznej, leczenia ani pomocy w nagłych wypadkach. Zawsze konsultuj się z lekarzem w sprawach medycznych.
Lark integruje się z większością smartfonów (Android i iOS), inteligentnymi wagami, trackerami fitness, glukometrami i ciśnieniomierzami. Sprawdź w aplikacji pełną listę obsługiwanych urządzeń.
Lark oferuje specjalistyczne programy zapobiegania cukrzycy, zarządzania nadciśnieniem, kontroli wagi oraz poprawy ogólnego samopoczucia poprzez modyfikacje stylu życia.
Tak. Lark przestrzega przepisów HIPAA, aby zapewnić bezpieczną ochronę, szyfrowanie i poufność wszystkich danych użytkowników. Twoje informacje zdrowotne nigdy nie są udostępniane bez Twojej wyraźnej zgody.





No comments yet. Be the first to comment!