KI in Medizin und Gesundheitswesen
Künstliche Intelligenz (KI) revolutioniert die Medizin und das Gesundheitswesen, indem sie Diagnosen verbessert, die Patientenversorgung optimiert und medizinische Abläufe effizienter gestaltet. Von prädiktiver Analyse bis hin zu personalisierten Behandlungsplänen treibt KI Innovation und Effizienz in der Gesundheitsbranche voran.
KI (Künstliche Intelligenz) verändert die Medizin und das Gesundheitswesen weltweit rasant. Mit geschätzten 4,5 Milliarden Menschen ohne Zugang zu grundlegender Gesundheitsversorgung und einem prognostizierten Mangel von 11 Millionen Gesundheitsfachkräften bis 2030 bietet KI Werkzeuge, um Effizienz zu steigern, Reichweite zu erweitern und Versorgungslücken zu schließen.
Digitale Gesundheitslösungen mit KI haben das Potenzial, Effizienz zu steigern, Kosten zu senken und Gesundheitsergebnisse weltweit zu verbessern.
— Weltwirtschaftsforum (WEF)
In der Praxis übertrifft KI-basierte Software bereits Menschen bei einigen diagnostischen Aufgaben. Zum Beispiel war eine KI, die auf Schlaganfallpatienten-Scans trainiert wurde, zweimal so genau wie erfahrene Kliniker bei der Erkennung und Datierung von Hirnschlägen.
- 1. KI-gestützte medizinische Bildgebung & Diagnostik
- 2. Klinische Entscheidungsunterstützung & Patientenmanagement
- 3. Administrative & operative Effizienz
- 4. Forschung, Arzneimittelentwicklung & Genomik
- 5. Globale Gesundheit & traditionelle Medizin
- 6. Wichtige Vorteile von KI im Gesundheitswesen
- 7. Herausforderungen, Risiken & Ethik
- 8. Regulierung & Governance
- 9. Zukunftsausblick
- 10. Top-KI-Tools im Gesundheitswesen
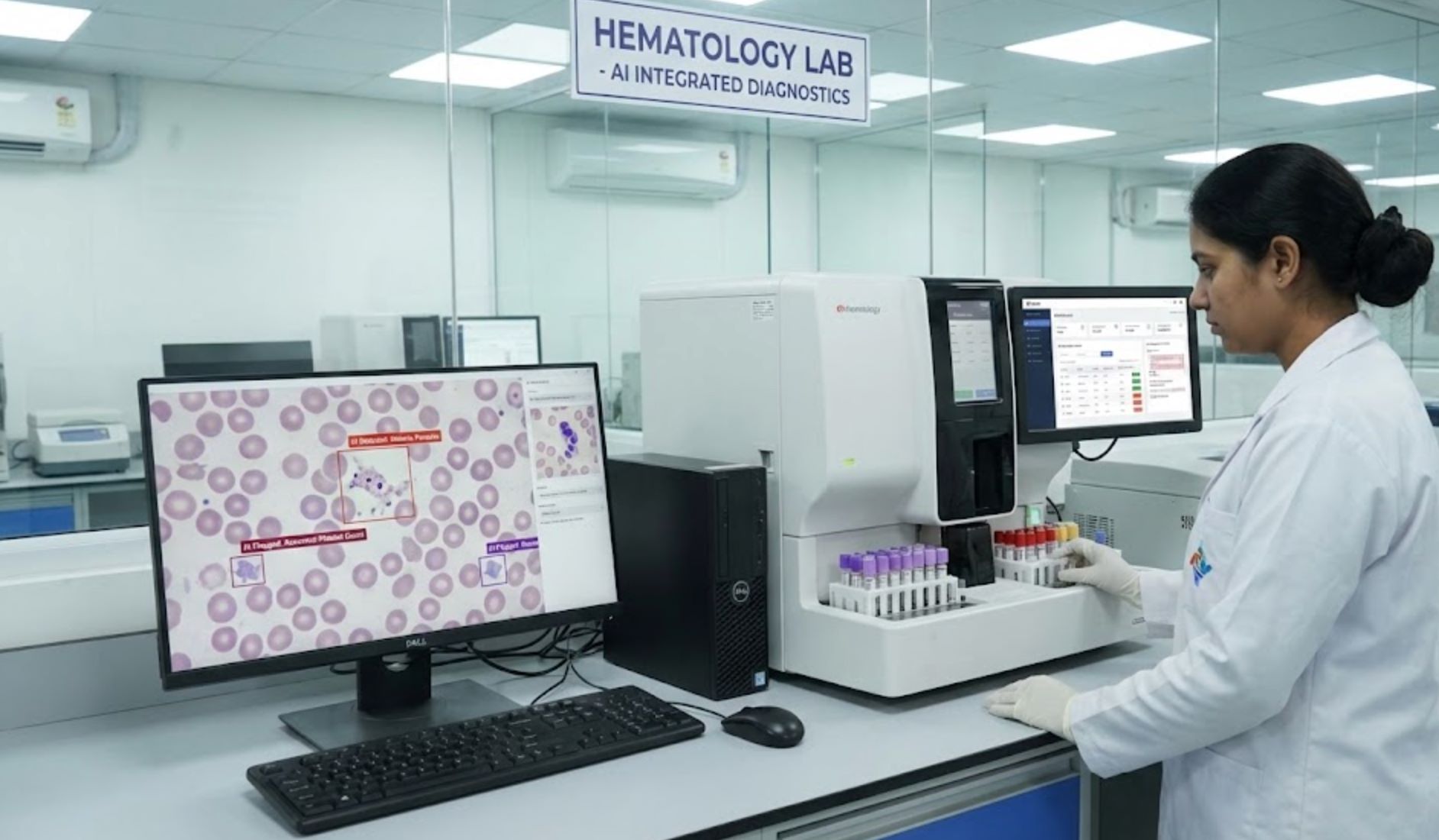
KI-gestützte medizinische Bildgebung & Diagnostik
KI liest medizinische Bilder (wie CT-Scans und Röntgenaufnahmen) bereits schneller als Menschen. KI-Tools erkennen Auffälligkeiten in Minuten – von Schlaganfall-Scans bis zu Knochenbrüchen – und helfen Ärzten, schneller und genauer zu diagnostizieren.
Einfache Bildgebungsaufgaben wie das Erkennen von Frakturen sind ideal für KI: Notfallärzte übersehen bis zu 10 % der Brüche, aber eine KI-Überprüfung kann diese frühzeitig erkennen. Als „zweites Augenpaar“ hilft KI, Fehldiagnosen und unnötige Tests zu vermeiden, was Ergebnisse verbessert und Kosten senkt.

Klinische Entscheidungsunterstützung & Patientenmanagement
KI verbessert auch die klinische Entscheidungsunterstützung und das Patientenmanagement. Fortschrittliche Algorithmen analysieren Patientendaten, um die Versorgung zu steuern.
Früherkennung von Krankheiten
KI-Modelle können Krankheitszeichen Jahre vor Symptombeginn erkennen:
- Alzheimer-Vorhersage
- Nierenerkrankungsprognose
- Krebsrisikobewertung
Klinische Chatbots & LLMs
Spezialisierte Systeme, die LLMs mit medizinischen Datenbanken kombinieren:
- 58 % nützliche klinische Antworten (US-Studie)
- Retrieval-unterstützte Generierung
- Digitale Assistentenfunktionen
Digitale Patientenplattformen
Digitale Patientenplattformen sind ein weiteres Wachstumsfeld. Die Huma-Plattform nutzt beispielsweise KI-gestützte Überwachung und Triage, um Krankenhauswiederaufnahmen um 30 % zu reduzieren und die Überprüfungszeit durch Kliniker um bis zu 40 % zu verkürzen.
Fernüberwachungsgeräte (wie Wearables und intelligente Apps) verwenden KI, um Vitalwerte kontinuierlich zu verfolgen – sie sagen Herzrhythmusstörungen oder Sauerstoffwerte in Echtzeit voraus – und liefern Ärzten Daten für frühzeitige Interventionen.
Administrative & operative Effizienz
Bei administrativen und operativen Aufgaben entlastet KI die Arbeitslast. Große Technologieunternehmen bieten inzwischen „KI-Co-Piloten“ für das Gesundheitswesen an:
Dragon Medical One
Google KI-Tools
KI-Nutzungsstatistiken
Umfragen zeigen, dass Ärzte KI bereits für Routine-Dokumentation und Übersetzungsdienste nutzen. In einer AMA-Umfrage 2024 gaben 66 % der Ärzte an, KI-Tools (gegenüber 38 % in 2023) für Aufgaben wie Dokumentation, Codierung, Behandlungspläne oder sogar vorläufige Diagnosen einzusetzen.
Forschung, Arzneimittelentwicklung & Genomik
Über die Klinik hinaus verändert KI die medizinische Forschung und Arzneimittelentwicklung. KI beschleunigt die Arzneimittelentdeckung, indem sie vorhersagt, wie Moleküle reagieren, und so Jahre an Laborarbeit spart.
AlphaFold
Krebsvorhersage
Tuberkulose-Diagnose
Genomik und personalisierte Medizin profitieren ebenfalls: KI kann riesige genetische Daten analysieren, um Behandlungen individuell anzupassen. In der Onkologie nutzen Forscher der Mayo Clinic KI bei Bildgebung (wie CT-Scans), um Bauchspeicheldrüsenkrebs 16 Monate vor klinischer Diagnose vorherzusagen – was frühere Interventionen bei einer ansonsten sehr schlechten Überlebensrate ermöglichen könnte.

Globale Gesundheit & traditionelle Medizin
Der Einfluss von KI reicht weltweit. In ressourcenarmen Regionen kann Smartphone-KI Versorgungslücken überbrücken: Zum Beispiel erkennt eine KI-gestützte EKG-App Herzkrankheitsrisiken, selbst wenn Kardiologen knapp sind.
- Indien: KI-gestützte digitale Bibliothek ayurvedischer Texte
- Ghana & Korea: KI-Klassifikation von Heilpflanzen
- WHO-Agenda: Traditionelle Medizin weltweit zugänglicher machen
Diese Bemühungen – Teil der WHO-Agenda – zielen darauf ab, traditionelle Medizin weltweit zugänglicher zu machen, ohne lokale Gemeinschaften auszubeuten. Insgesamt wird KI als Mittel gesehen, um die universelle Gesundheitsversorgung (ein UN-Ziel bis 2030) zu erreichen, indem Dienste in entlegene oder unterversorgte Gebiete ausgeweitet werden.

Wichtige Vorteile von KI im Gesundheitswesen
Schnellere, genauere Diagnosen
KI kann Bilder und Daten in großem Umfang verarbeiten und erkennt oft, was Menschen übersehen
Personalisierte Versorgung
Algorithmen passen Behandlungspläne anhand von Patientendaten (Genetik, Vorgeschichte, Lebensstil) an
Effizienzsteigerungen
Automatisierung von Papierkram und Routineaufgaben reduziert die Belastung von Klinikpersonal erheblich
Kosteneinsparungen
McKinsey schätzt, dass KI durch Produktivitätssteigerungen jährlich Hunderte Milliarden einsparen könnte
Erweiterter Zugang
KI-gestützte Telemedizin ermöglicht Experten-Screenings in ländlichen und armen Regionen
Bessere Ergebnisse
Patienten profitieren von verbesserten Gesundheitsergebnissen und niedrigeren Gesundheitskosten
KI birgt großes Potenzial, die Gesundheitsversorgung und Medizin weltweit zu verbessern.
— Weltgesundheitsorganisation (WHO)

Herausforderungen, Risiken & Ethik
Trotz des Potenzials steht KI im Gesundheitswesen vor ernsthaften Herausforderungen, die adressiert werden müssen, um eine sichere und gerechte Umsetzung zu gewährleisten.
Datenschutz & Sicherheit
Gesundheitsdaten sind hochsensibel, und mangelhafte Anonymisierung kann die Vertraulichkeit der Patienten gefährden. Robuste Sicherheitsmaßnahmen und die Einhaltung von Vorschriften wie HIPAA und DSGVO sind unerlässlich.
Vorurteile in KI-Modellen
Wenn Algorithmen mit nicht-diversen Daten trainiert werden (z. B. überwiegend Patienten aus wohlhabenden Ländern), können sie bei anderen Gruppen schlechter abschneiden.
Vertrauen & Schulung von Klinikpersonal
Eine schnelle Einführung von KI ohne angemessene Schulung kann zu Fehlanwendung oder Fehlern führen. Gesundheitsfachkräfte benötigen umfassende Ausbildung, um KI-Fähigkeiten und -Grenzen zu verstehen.
Nutzer müssen die Grenzen von KI verstehen und wissen, wie sie diese mindern können.
— Oxford-Ethiker
KI-Halluzinationen & Fehler
KI-Systeme (insbesondere LLMs) können halluzinieren – also plausible, aber falsche medizinische Informationen erfinden.
- OpenAIs Whisper erfand gelegentlich Details in Transkriptionen
- Beliebte LLMs liefern oft keine vollständig evidenzbasierten medizinischen Antworten
- Eine menschliche Überprüfung bleibt für alle KI-generierten medizinischen Inhalte unerlässlich
Ethische Prinzipien der WHO für KI im Gesundheitswesen
Autonomie
Wohlbefinden & Sicherheit
Transparenz
Verantwortlichkeit
Gerechtigkeit
Nachhaltigkeit

Regulierung & Governance
Regulierungsbehörden weltweit greifen bereits ein, um sicherzustellen, dass KI-Gesundheitssysteme Sicherheits- und Wirksamkeitsstandards erfüllen.
FDA-Ansatz
- Schnellzulassung von über 1.000 KI-gestützten Medizinprodukten
- Januar 2025: Umfassender Entwurf für Leitlinien zu KI/ML-Software
- Deckt gesamten Lebenszyklus von Design bis Nachmarktüberwachung ab
- Adressiert explizit Transparenz und Vorurteile
- Erarbeitet Regeln für KI in der Arzneimittelentwicklung
EU- & UK-Regulierungen
- EU KI-Gesetz (2024): KI im Gesundheitswesen als „Hochrisiko“ eingestuft
- Strenge Anforderungen an Tests und Dokumentation
- Verpflichtende menschliche Aufsicht bei kritischen Systemen
- UK MHRA: Regelt KI-Medizinprodukte nach bestehendem Recht
- Fokus auf klinische Validierung und Sicherheit
KI kann die Gesundheit von Millionen verbessern, wenn sie klug eingesetzt wird, aber sie kann auch missbraucht werden und Schaden anrichten.
— Dr. Tedros Adhanom Ghebreyesus, WHO-Generaldirektor
Deshalb fordern internationale Organisationen Leitplanken, die sicherstellen, dass jedes KI-Tool sicher, evidenzbasiert und gerecht ist.

Zukunftsausblick
Mit Blick auf die Zukunft wird die Rolle von KI im Gesundheitswesen weiter wachsen. Die Zukunft verspricht eine beispiellose Integration von KI in alle Bereiche der medizinischen Versorgung, von Prävention bis Behandlung und darüber hinaus.
Fortschrittliche generative KI
Generative KI (wie fortgeschrittene LLMs) wird mehr patientenorientierte Apps und Entscheidungsunterstützungen antreiben – vorausgesetzt, die Genauigkeit verbessert sich. Die Integration mit elektronischen Gesundheitsakten und Genomik wird noch individuellere Versorgung ermöglichen.
KI-unterstützte Chirurgie
Robotik und KI-unterstützte Operationen werden in High-Tech-Krankenhäusern alltäglich und bieten Präzision und Konsistenz jenseits menschlicher Fähigkeiten.
Kontinuierliche Gesundheitsüberwachung
Wearable-Sensoren plus KI-Algorithmen überwachen Gesundheitsmetriken kontinuierlich und warnen Patienten und Ärzte vor Problemen, bevor Notfälle eintreten.
Globale KI-Governance
Globale Initiativen (wie die AI Governance Alliance des WEF) zielen darauf ab, eine verantwortungsvolle KI-Entwicklung über Grenzen hinweg zu koordinieren.
Mit vorsichtigem Optimismus beginnen Gesundheitssysteme, KI zu nutzen, um bessere Gesundheit für mehr Menschen zu erreichen – von intelligenten Diagnosen und optimierten Kliniken bis hin zu Durchbrüchen bei Behandlungen und globaler Gesundheitsgerechtigkeit.

Top-KI-Tools im Gesundheitswesen
Ada Health
Anwendungsinformationen
| Entwickler | Ada Health GmbH, ein in Berlin ansässiges Health-Tech-Unternehmen, gegründet 2011 von Claire Novorol, Martin Hirsch und Daniel Nathrath |
| Unterstützte Geräte | Android (Google Play), iOS / iPhone (App Store), Webbrowser (ada.com) |
| Sprachen & Verfügbarkeit | Verfügbar in Englisch, Deutsch, Französisch, Spanisch, Portugiesisch, Rumänisch und Suaheli. Wird in über 148 Ländern weltweit genutzt |
| Preisgestaltung | Kostenlos für Endverbraucher. Unternehmens- und Gesundheitssystem-Integrationen kommerziell verfügbar |
Was ist Ada Health?
Ada ist ein KI-gestütztes Symptom-Bewertungstool, das Nutzern hilft, ihre Symptome zu analysieren, mögliche Erkrankungen vorzuschlagen und personalisierte Empfehlungen für die nächsten Schritte zu geben – sei es Selbstversorgung, Terminvereinbarung beim Arzt oder Notfallversorgung.
Die Plattform kombiniert eine von Klinikern kuratierte medizinische Wissensdatenbank mit intelligenter logischer Schlussfolgerung, um maßgeschneiderte Folgefragen zu stellen und wahrscheinliche Ursachen einzugrenzen. Nutzer können den Verlauf ihrer Symptome verfolgen, detaillierte Berichte exportieren und die Erkenntnisse für fundiertere Gespräche mit medizinischen Fachkräften nutzen.
Wie Ada funktioniert: Klinische Strenge trifft KI
Im überfüllten digitalen Gesundheitsmarkt zeichnet sich Ada durch klinische Strenge, Nutzersicherheit und einen hybriden Ansatz aus Wissensdatenbank und logischem Denken aus – anstatt sich ausschließlich auf Black-Box-Maschinenlernalgorithmen zu verlassen.
Die intelligente Logik der App wählt dynamisch die nächste Frage basierend auf Ihren vorherigen Antworten aus, um diagnostische Klarheit zu optimieren und gleichzeitig die Belastung für den Nutzer zu minimieren. Sie werden durch einen gesprächsähnlichen Ablauf geführt: beginnend mit Ihrem Hauptsymptom, dann Fragen zu Beginn, Schweregrad, Dauer und begleitenden Merkmalen. Dieser interaktive Prozess hilft Ada, eine Rangliste plausibler Diagnosehypothesen zu erstellen, begleitet von evidenzbasierten Triage-Empfehlungen.
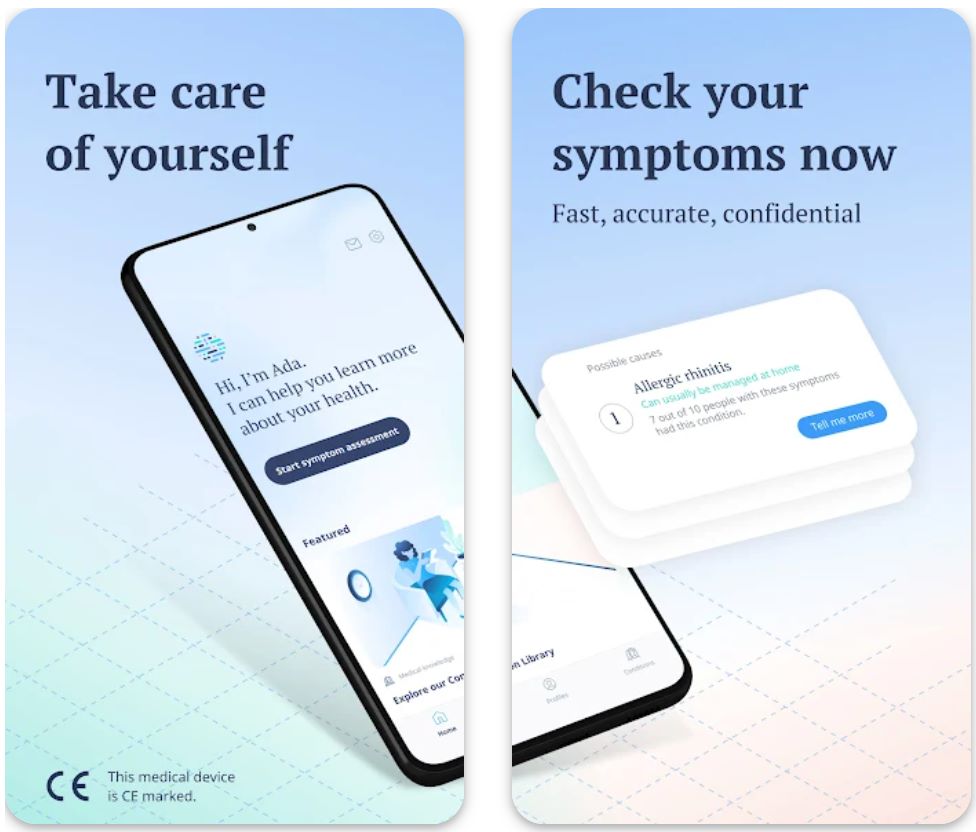
Hauptfunktionen
Gesprächsorientierte Oberfläche mit intelligenten, geführten Fragen, die sich an Ihre Antworten anpassen
Klare Anleitungen, ob Selbstversorgung, Arztbesuch oder Notfallversorgung angebracht sind
Überwachen Sie Symptomtrends und Veränderungen, um Muster und Verlauf zu erkennen
Erstellen und teilen Sie umfassende PDF-Berichte mit Ihren medizinischen Fachkräften
In-App-Medizinbibliothek mit detaillierten Erklärungen zu Erkrankungen und Gesundheitsinformationen
Erstellen und verwalten Sie Profile für Familienmitglieder, um Symptome für andere zu bewerten
Download- oder Zugriffslink
Wie man Ada Health benutzt
Laden Sie Ada aus dem Google Play Store, Apple App Store herunter oder greifen Sie direkt über den Webbrowser unter ada.com zu
Geben Sie grundlegende Informationen ein, einschließlich Alter, biologisches Geschlecht und relevante Krankengeschichte wie chronische Erkrankungen oder Medikamente
Wählen Sie Ihr Hauptsymptom aus der Liste (z. B. Kopfschmerzen, Husten, Fieber, Müdigkeit)
Beantworten Sie Adas intelligente Fragen zu Dauer, Schwere, Ort und Begleitsymptomen
Sehen Sie eine Rangliste möglicher Erkrankungen mit detaillierten Erklärungen und evidenzbasierten Triage-Empfehlungen
Protokollieren Sie zusätzliche Symptome über Tage oder Wochen, um den Verlauf zu überwachen und Muster zu erkennen
Erstellen Sie eine umfassende PDF-Zusammenfassung zum Teilen mit Ihrem Arzt für fundiertere Konsultationen
Wechseln Sie die Sprache, verwalten Sie mehrere Profile oder passen Sie Präferenzen im Einstellungsmenü an
Wichtige Einschränkungen & Hinweise
- Diagnose- und Triagegenauigkeit sind probabilistisch – Ada kann seltene oder komplexe medizinische Fälle falsch interpretieren
- Bewertungsqualität hängt von klaren und vollständigen Nutzereingaben ab; unklare Antworten können die Genauigkeit verringern
- Einige Funktionen oder Datenintegrationen können durch regionale oder regulatorische Vorgaben eingeschränkt sein
- Bei Notfällen oder schweren Symptomen immer sofort professionelle medizinische Hilfe suchen
Häufig gestellte Fragen
Ja, Ada ist gemäß EU-Vorschriften als CE-zertifiziertes Medizinprodukt der Klasse IIa eingestuft und erfüllt strenge Sicherheits- und Leistungsstandards für medizinische Software.
Ada hat weltweit Millionen von Symptombewertungen abgeschlossen und wird aktiv in über 148 Ländern genutzt, was es zu einem der am weitesten verbreiteten KI-Gesundheitsbegleiter macht.
In vergleichenden klinischen Studien lag die Trefferquote der Top-3-Diagnosen von Ada bei etwa 63 %, und die Triage-Empfehlungen stimmten etwa 62 % der Zeit mit der Einschätzung von Ärzten überein. Obwohl beeindruckend für ein KI-Tool, ist es dazu gedacht, die professionelle medizinische Bewertung zu ergänzen – nicht zu ersetzen.
Nein, die Symptom-Checker-App für Endverbraucher ist für Einzelpersonen komplett kostenlos. Ada bietet auch kommerzielle Unternehmensintegrationen und Partnerschaften mit Gesundheitssystemen für medizinische Organisationen an.
Ada unterstützt sieben Sprachen (Englisch, Deutsch, Französisch, Spanisch, Portugiesisch, Rumänisch und Suaheli) und ist weltweit in vielen Ländern verfügbar. Spezifische Sprachoptionen und Funktionsverfügbarkeit können jedoch je nach Region aufgrund regulatorischer Anforderungen variieren.
K Health
Anwendungsinformationen
| Autor / Entwickler | K Health (ehemals Kang Health), ein privat geführtes, KI-gestütztes Gesundheitsunternehmen, gegründet 2016 in New York, USA. |
| Unterstützte Geräte | Android (Google Play), iOS / iPhone (App Store), Webbrowser-Schnittstelle über die Website von K Health |
| Sprachen / Länder | Englisch (primär). Verfügbar in 48 US-Bundesstaaten für virtuelle Dienste mit landesweiten Partnerschaften im Gesundheitssystem. |
| Preismodell | Kostenloser Symptomprüfer. Virtuelle Arztbesuche erfordern eine Bezahlung (Einzelbesuch oder Mitgliedschaftsabo). |
Allgemeine Übersicht
K Health ist eine Telemedizin- und KI-gestützte Primärversorgungsplattform, die es Nutzern ermöglicht, Symptome zu überprüfen, mit Gesundheitsdienstleistern in Kontakt zu treten und die Versorgung aus der Ferne zu verwalten.
Die Plattform kombiniert eine Symptombewertungs-Engine – basierend auf Daten von Millionen anonymisierter medizinischer Datensätze – mit dem Live-Zugang zu lizenzierten Ärzten. Nutzer können Diagnosen, Rezepte, Ratschläge zur Behandlung chronischer Erkrankungen und Notfallversorgung erhalten, ohne eine Klinik persönlich aufsuchen zu müssen.
Detaillierte Einführung
Im wettbewerbsintensiven digitalen Gesundheitsmarkt positioniert sich K Health als KI-unterstützte Lösung für Primär- und Notfallversorgung, die sich an Verbraucher richtet, die schnelle, erschwingliche und zugängliche medizinische Versorgung wünschen. Die Plattform legt den Fokus auf virtuelle Arztbesuche, 24/7-Versorgung, Symptombewertung, Telemedizin und KI-gestützte Gesundheitsunterstützung.
Das hybride Modell der Plattform – Symptombewertung gefolgt von einer Arztkonsultation – soll die Zugangshürden zur Gesundheitsversorgung senken. Die Nutzung anonymisierter Behandlungsdaten von „Personen wie Sie“ hilft, Empfehlungen zu personalisieren und unterscheidet die Plattform von einfachen Symptomprüfern. Die öffentlichen Inhalte von K Health stärken die Autorität bei gesundheitsbezogenen Suchanfragen durch umfassende FAQs, Blogbeiträge, Symptom-Erklärungen und Bildungsressourcen.
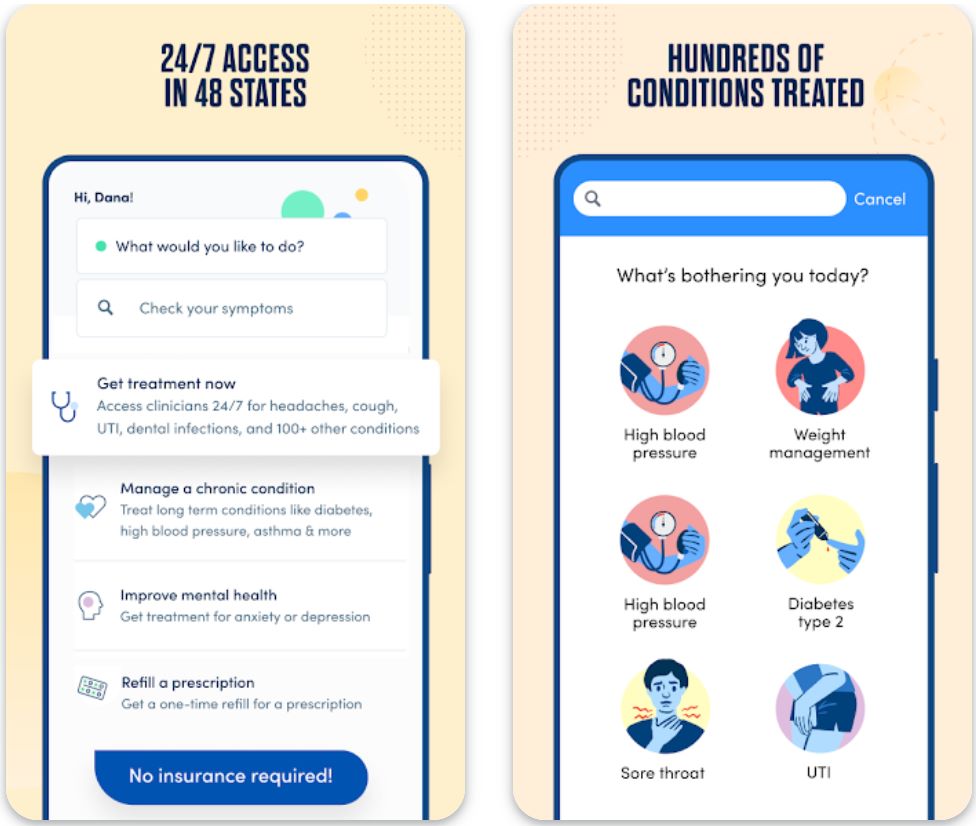
Hauptfunktionen
Kostenlose Symptombewertung, die zeigt, wie Personen wie Sie diagnostiziert und behandelt wurden, basierend auf Millionen anonymisierter medizinischer Datensätze.
Chat-, Video- oder Nachrichten-Zugang zu lizenzierten Ärzten für Notfall- und Primärversorgung, wann immer Sie es benötigen.
Fernbetreuung und kontinuierliche Unterstützung bei Erkrankungen wie Bluthochdruck, Diabetes und Gewichtsmanagement.
Erhalten Sie Rezepte und Apothekenlieferungen, wo medizinisch angemessen, direkt über die Plattform.
Große Patientendatensätze unterstützen Versorgungsentscheidungen mit dem „Personen wie Sie“-Modell für personalisierte Empfehlungen.
Download- oder Zugriffslink
Benutzeranleitung
Laden Sie die App aus dem Google Play Store oder App Store herunter oder greifen Sie über den Webbrowser zu.
Geben Sie Ihre Symptome ein und beantworten Sie Folgefragen für eine personalisierte Bewertung.
Sehen Sie mögliche Erkrankungen und wie andere mit ähnlichen Symptomen behandelt wurden.
Falls erforderlich, verbinden Sie sich per Chat, Video oder Nachricht für Diagnose, Rezepte oder medizinische Beratung.
Vereinbaren Sie Folgetermine, erhalten Sie personalisierte Behandlungspläne und überwachen Sie Ihren Fortschritt über die Zeit.
Lassen Sie genehmigte Medikamente direkt an Ihre Adresse liefern.
Sehen Sie frühere Besuche ein und teilen Sie Berichte bei Bedarf mit externen Anbietern.
Hinweise & Einschränkungen
- Der Symptomprüfer liefert keine endgültige Diagnose – die Ergebnisse sind informativ, keine medizinischen Entscheidungen.
- Die Genauigkeit ist probabilistisch; in klinischen Fallbeispielen waren K Healths Top-3-Diagnoseübereinstimmungen niedriger als bei Allgemeinärzten.
- Einige medizinische Zustände erfordern körperliche Untersuchungen, bildgebende Verfahren oder Labortests, die über Telemedizin nicht möglich sind.
- Die Verschreibung von Betäubungsmitteln ist in vielen Rechtsgebieten über Telemedizin eingeschränkt oder verboten.
- Die Verfügbarkeit der Dienste ist durch Geografie, Zulassungen und staatliche Vorschriften begrenzt – einige Funktionen sind nicht überall verfügbar.
Häufig gestellte Fragen
Ja, K Health arbeitet mit Gesundheitssystemen zusammen und operiert unter Telemedizin- und medizinischen Vorschriften in US-Rechtsgebieten.
Ein einmaliger virtueller Besuch kostet typischerweise etwa 73 $, oder Sie können ein Abonnement für unbegrenzte Besuche abschließen (erster Monat 49 $), danach vierteljährliche Abrechnung.
Obwohl K Health Primär- und chronische Versorgung anbietet, kann es die persönliche Versorgung bei komplexen Fällen oder Untersuchungen, die physische Tests erfordern, nicht vollständig ersetzen.
Die meisten Leistungen sind privat zu bezahlen; K Health akzeptiert in der Regel keine Versicherungen für virtuelle Besuche.
K Health anonymisiert und aggregiert die für das KI-Modell verwendeten Daten, und Ärzte haben während der Konsultationen nur Zugriff auf relevante medizinische Daten. Die Plattform hält sich an Datenschutzrichtlinien und Sicherheitsvorschriften.
Heidi Health
Anwendungsinformationen
| Autor / Entwickler | Heidi Health ist ein australisches Gesundheitstechnologieunternehmen (früher gegründet als Oscer) unter der Leitung von Dr. Thomas Kelly. Es entwickelt KI-gestützte medizinische Schreibsoftware zur Unterstützung von Gesundheitsdienstleistern bei der Automatisierung der klinischen Dokumentation. |
| Unterstützte Geräte |
|
| Sprachen / Länder | Heidi wird weltweit in über 50 Ländern genutzt und vertraut. Die Plattform unterstützt mehrere Fachrichtungen, Dokumenttypen und mehrere Sprachen in Notizen (z. B. Therapienotizen in der bevorzugten Sprache des Patienten). |
| Preismodell | Heidi bietet einen kostenlosen Basistarif, der die grundlegende Notizenerstellung und Transkription unterstützt. Premium-Funktionen (z. B. benutzerdefinierte Vorlagen, „Ask Heidi“-Assistent, erweiterte Dokumentenerstellung) sind in kostenpflichtigen Tarifen verfügbar. |
Allgemeine Übersicht
Heidi Health ist eine KI-gestützte medizinische Schreibplattform, die entwickelt wurde, um die administrative Belastung für Kliniker zu reduzieren.
Sie erfasst Arzt-Patienten-Gespräche in Echtzeit (oder im Offline-Erfassungsmodus), transkribiert Sprache in Text und erstellt strukturierte klinische Notizen, Überweisungen, Patientenberichte und andere Gesundheitsdokumente. Die Werkzeuge sollen es Klinikern ermöglichen, sich mehr auf die Patientenversorgung und weniger auf das Schreiben von Notizen zu konzentrieren.
Heidi entspricht Datenschutzstandards wie HIPAA, GDPR, ISO 27001 und ist für den Einsatz in verschiedenen Fachrichtungen und Versorgungskontexten konzipiert.
Detaillierte Einführung
In einem überfüllten Markt von KI-Schreibern hebt sich Heidi Health durch einen kostenlosen Einstiegspunkt ab und legt Wert auf die Akzeptanz durch Kliniker, anstatt eine tiefe EHR-Integration zu erzwingen. Die Plattform wird mit SEO-relevanten Begriffen wie „KI-medizinischer Schreiber“, „automatisierte klinische Dokumentation“, „ambient note generation“ und „kostenloser KI-Schreiber für Kliniker“ beworben. Heidis öffentliche Inhalte (Blogbeiträge zur sicheren Nutzung von KI-Schreibern, Einrichtungstipps, Compliance-Erklärungen) unterstützen die Sichtbarkeit bei Suchanfragen rund um KI im Gesundheitswesen, medizinische Dokumentation und Verbesserung des klinischen Workflows.
Heidis Modell ermöglicht es Klinikern, die Standard-Notizenerstellung sofort zu nutzen und nach und nach Premium-Funktionen freizuschalten, sobald sie den Mehrwert erkennen. Da der Dokumentationsstil wichtig ist, unterstützt Heidi personalisierte Vorlagen, die die Schreibweise und den Workflow der Kliniker widerspiegeln.
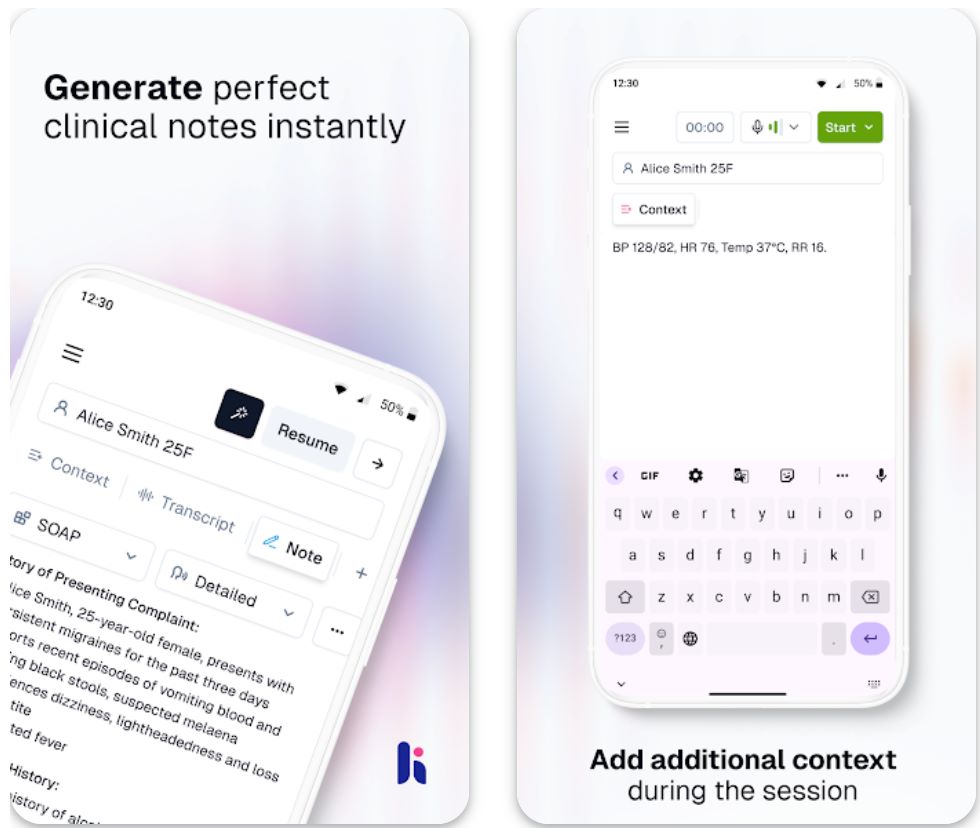
Hauptfunktionen
Erfasst Konsultationen in Echtzeit oder offline auf mobilen Geräten.
Erstellt automatisch klinische Notizen, Überweisungsschreiben, Patientenberichte und Beurteilungsberichte.
Personalisieren Sie Vorlagen und Stil, um Ihre einzigartige klinische Stimme und Workflow-Präferenzen widerzuspiegeln.
Mehrbenutzer-Zusammenarbeit mit geteilten Sitzungen für mehrere Kliniker, die gemeinsam arbeiten.
Automatische Synchronisierung über mobile, Desktop- und Webplattformen für einen nahtlosen Workflow.
Vollständig konform mit HIPAA, GDPR, ISO 27001 und APP-Standards zum Datenschutz.
Download- oder Zugriffslink
Benutzerhandbuch
Laden Sie die Apps über Mobilgerät oder Desktop herunter oder nutzen Sie die Webversion direkt im Browser.
Erstellen Sie ein Konto mit Ihrer E-Mail-Adresse und einem Passwort, um zu starten.
Beginnen Sie mit der Aufnahme einer Arzt-Patienten-Interaktion (über Mobilgerät oder Desktop) oder laden Sie vorherige Audiodateien hoch.
Heidi transkribiert das Gespräch und erstellt automatisch strukturierte Notizen, Überweisungen und Zusammenfassungen.
Überprüfen, bearbeiten, Inhalte hinzufügen und Vorlagen oder Stil nach Bedarf anpassen, um Ihre Präferenzen zu erfüllen.
Notizen werden automatisch über Desktop-, Mobil- und Webumgebungen synchronisiert.
Bei Abonnement schalten Sie benutzerdefinierte Vorlagen, „Ask Heidi“-Zusammenfassungen und erweiterte Dokumenttypen frei.
Wichtige Hinweise & Einschränkungen
- Die mobile App unterstützt die Offline-Erfassung von Audio, aber die strukturierte Notizerstellung erfordert weiterhin eine Verbindung.
- EHR-Integration kann begrenzt oder unidirektional sein; das Zurückschreiben in EHR-Felder wird nicht immer unterstützt.
- Die Genauigkeit hängt von der Audioqualität, der Sprachklarheit und Umgebungsgeräuschen ab; eine manuelle Überprüfung ist unerlässlich.
- Regulatorische und Datenschutzbestimmungen variieren je nach Gerichtsbarkeit; Funktionen oder Verfügbarkeit können in bestimmten Regionen unterschiedlich sein.
Häufig gestellte Fragen
Heidi ist ein KI-medizinischer Schreiber, der Arzt-Patienten-Gespräche transkribiert und strukturierte klinische Notizen, Überweisungen, Zusammenfassungen und andere Dokumente erstellt.
Ja, Heidi bietet einen kostenlosen Basistarif mit grundlegender Notizenerstellung und Transkription. Premium-Funktionen erfordern ein Abonnement.
Heidi unterstützt iOS, Android, Desktop (macOS/Windows) und den Zugriff über Webbrowser.
Auf Mobilgeräten kann Heidi Audio offline erfassen; die endgültige Notizerstellung wird bei erneuter Verbindung synchronisiert. Auf dem Desktop benötigt Heidi eine aktive Internetverbindung.
Heidi entspricht Datenschutz- und Sicherheitsstandards wie HIPAA, GDPR, ISO 27001 und APP (Australian Privacy Principles) und implementiert sichere Datenverwaltungspraktiken.
Owkin
Anwendungsinformationen
| Autor / Entwickler | Owkin, gegründet von Dr. Thomas Clozel (MD) und Gilles Wainrib (PhD), ist ein Biotechnologieunternehmen mit Sitz in Paris, Frankreich. |
| Unterstützte Geräte | Webplattform (zugänglich über Desktop und Laptop). Einige interne Werkzeuge sind über sichere institutionelle Systeme und APIs zugänglich. |
| Sprachen / Länder | Weltweit verfügbar, unterstützt Englisch und weitere wichtige europäische Sprachen. Hauptsitz in Paris mit Niederlassungen in New York, London und weiteren Regionen. |
| Preismodell | Der Zugang zu Kernforschungswerkzeugen wie K Navigator ist für akademische Forscher kostenlos; Unternehmens- und Pharmafunktionen sind über kostenpflichtige Partnerschaften verfügbar. |
Allgemeine Übersicht
Owkin ist ein wegweisendes KI-gestütztes Biotechnologieunternehmen, das sich auf Präzisionsmedizin, klinische Forschung und Diagnostik spezialisiert hat. Die Plattform wendet fortschrittliche künstliche Intelligenz auf biomedizinische Daten an, um Forschern, Klinikern und Pharmaunternehmen zu helfen, die Wirkstoffforschung zu beschleunigen und klinische Studien zu optimieren.
Owkin nutzt föderiertes Lernen, um dezentralisierte Patientendaten zu analysieren und gleichzeitig die Datenschutzbestimmungen wie DSGVO und HIPAA einzuhalten. Durch seine KI-gesteuerten Werkzeuge ermöglicht das Unternehmen ein kollaboratives Ökosystem, das das Verständnis von Krankheiten und therapeutische Ergebnisse in der Onkologie und anderen medizinischen Bereichen verbessert.
Detaillierte Einführung
Owkin hat sich als führend an der Schnittstelle von KI und Lebenswissenschaften etabliert und verändert die Art und Weise, wie medizinische Forschung und Wirkstoffentwicklung durchgeführt werden. Die firmeneigene Plattform integriert multimodale Daten – einschließlich Genomik, histopathologischer Bilder und klinischer Informationen – und nutzt föderiertes Lernen, um Erkenntnisse aus verteilten Daten zu gewinnen, ohne diese zu verschieben.
Die neueste Innovation des Unternehmens, K Navigator, ist ein agentischer KI-Co-Pilot, der biomedizinische Forscher bei der Hypothesengenerierung, Dateninterpretation und Literaturrecherche unterstützt. Dieses Tool soll KI-gestützte Argumentation und Mustererkennung für die wissenschaftliche Gemeinschaft zugänglich machen.
Owkin arbeitet außerdem mit großen Pharmaunternehmen und Gesundheitseinrichtungen zusammen, um die Wirkstoffentwicklung zu verbessern, Diagnostik zu optimieren und personalisierte Behandlungsstrategien zu fördern. Die KI-Diagnoselösungen wie MSIntuit CRC (für Darmkrebs) und RlapsRisk BC (für Brustkrebs) zeigen die praktische Anwendung von KI im klinischen Umfeld.
Mit Fokus auf Datenschutz, Zusammenarbeit und erklärbare KI steht Owkin an der Spitze der globalen Bewegung für ethische, datengetriebene Innovationen im Gesundheitswesen.
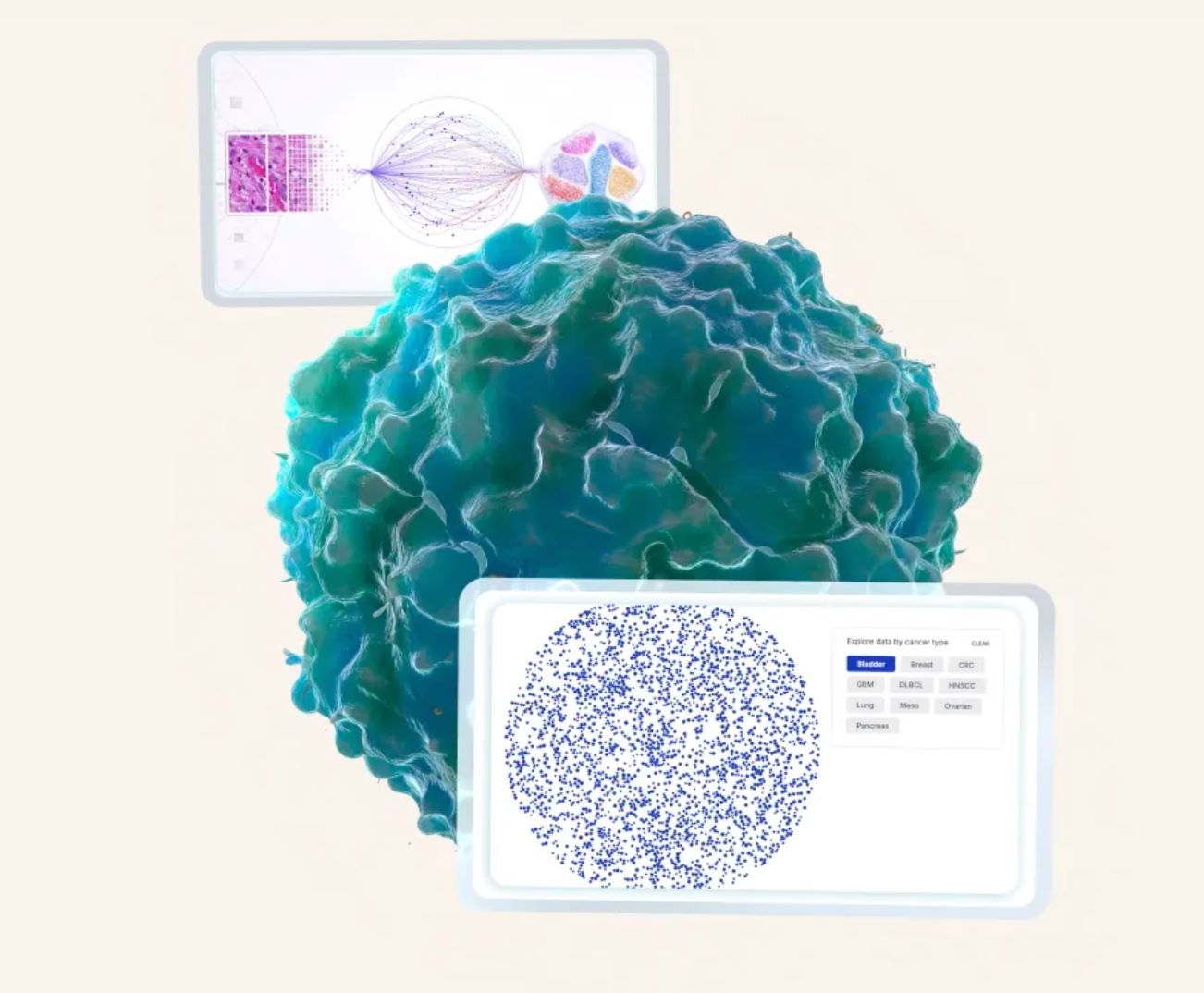
Hauptmerkmale
Verwendet multimodale Datensätze, darunter Genomik, Pathologie und klinische Daten für umfassende Analysen.
Gewährleistet Datensicherheit und Datenschutz über Institutionen hinweg und ermöglicht kollaboratives KI-Modelltraining.
KI-Co-Pilot für wissenschaftliches Denken, Hypothesenexploration und Literaturanalyse.
Fortschrittliche Lösungen zur Krebsprognose und Behandlungsoptimierung, einschließlich MSIntuit CRC und RlapsRisk BC.
Unterstützt Zielidentifikation, Optimierung klinischer Studien und therapeutische Entwicklung.
Verbindet Krankenhäuser, Forscher und Pharma-Partner weltweit für datengetriebene Innovationen.
Download- oder Zugangslink
Benutzerhandbuch
Besuchen Sie die offizielle Webseite von Owkin, um verfügbare Produkte, Lösungen und Forschungswerkzeuge zu erkunden.
Kostenlos für akademische Forscher. Beantragen Sie den Zugang über das K Navigator-Portal, um den KI-Co-Piloten für biomedizinische Forschung zu nutzen.
Kontaktieren Sie Owkin für Unternehmensdienstleistungen in Diagnostik, Wirkstoffentwicklung oder institutionellen Kooperationen.
Implementieren Sie föderierte Lernframeworks für sicheres KI-Modellieren mit institutionellen Daten unter Einhaltung des Datenschutzes.
Setzen Sie KI-Diagnosewerkzeuge wie MSIntuit CRC und RlapsRisk BC nach behördlicher Zulassung und institutioneller Genehmigung ein.
Hinweise und Einschränkungen
- Owkin ist primär für institutionelle und unternehmerische Nutzung konzipiert, nicht für einzelne Verbraucher.
- Diagnosewerkzeuge unterliegen behördlichen Zulassungen (z. B. CE-IVD-Zertifizierung).
- Fortgeschrittene Forschungs- und KI-Modellierungsfunktionen erfordern Partnerschaften oder Unternehmenskonten.
- Die Leistung hängt von der Datenqualität und Vielfalt der teilnehmenden Institutionen ab.
- Es steht keine dedizierte mobile Anwendung für die öffentliche Nutzung zur Verfügung.
Häufig gestellte Fragen
Owkin ist ein KI-gestütztes Biotechnologieunternehmen, das maschinelles Lernen und föderiertes Lernen nutzt, um Präzisionsmedizin, Wirkstoffforschung und Diagnostik voranzutreiben.
Die Werkzeuge von Owkin stehen akademischen Forschern, Krankenhäusern und Pharmaorganisationen über Partnerschaften oder institutionellen Zugang zur Verfügung.
Einige Forschungswerkzeuge wie K Navigator sind für akademische Nutzer kostenlos. Unternehmensfunktionen und KI-Diagnosewerkzeuge erfordern kostenpflichtige Lizenzen oder Kooperationsvereinbarungen.
Owkin verwendet föderiertes Lernen, wodurch KI-Modelle lokal in Krankenhäusern auf Daten trainiert werden, ohne sensible Informationen an zentrale Server zu übertragen.
Owkin konzentriert sich hauptsächlich auf die Onkologie (Krebs), unterstützt aber auch breitere therapeutische Forschungen in biomedizinischen Bereichen.
Lark Health
Anwendungsinformationen
| Autor / Entwickler | Lark Technologies, Inc. |
| Unterstützte Geräte | Android, iOS und kompatible Gesundheitsüberwachungsgeräte (intelligente Waagen, Blutzuckermessgeräte, Blutdruckmanschetten) |
| Sprachen / Länder | Englisch; hauptsächlich in den Vereinigten Staaten verfügbar |
| Preismodell | Kostenlos für Nutzer mit berechtigten Krankenversicherungen oder Arbeitgeberprogrammen; eingeschränkter Zugang für andere |
Was ist Lark Health?
Lark Health ist eine KI-gestützte digitale Gesundheitsplattform, die Nutzern hilft, chronische Erkrankungen wie Diabetes, Bluthochdruck und Adipositas vorzubeugen und zu managen. Durch ein rund um die Uhr verfügbares konversationelles KI-Coaching bietet Lark personalisierte Unterstützung für Lebensstilverbesserungen, Verhaltensänderungen und langfristiges Wohlbefinden.
Die klinisch validierten Programme werden von großen Krankenkassen und Arbeitgebern genutzt und helfen Nutzern, ihre Gesundheitsmetriken zu überwachen und in Echtzeit datenbasierte Rückmeldungen zu erhalten, um auf dem Weg zu einem gesünderen Leben zu bleiben.
Ausführliche Übersicht
Lark Health zeichnet sich im digitalen Gesundheitsökosystem als vollständig automatisierter KI-Gesundheitscoach aus, der menschliche Gespräche nachahmt, um Nutzer zu besseren Gesundheitsergebnissen zu führen. Die App kombiniert Verhaltenswissenschaft, Datenanalyse und künstliche Intelligenz, um kontinuierliches, Echtzeit-Coaching zu bieten, das sich an die Ziele und Gesundheitsdaten jedes Nutzers anpasst.
Die Plattform deckt Bereiche wie Diabetesprävention, Bluthochdruckmanagement, Gewichtsreduktion und Verhaltensgesundheit ab und bietet maßgeschneiderte Programme, die durch klinische Forschung gestützt sind. Durch die Synchronisation mit Wearables und Apps sammelt Lark Daten zu Schlaf, Ernährung, Bewegung und Vitalwerten und erstellt so ein ganzheitliches Gesundheitsbild des Nutzers. Das Unternehmen arbeitet mit führenden Versicherern zusammen, wodurch seine Programme Millionen von Nutzern ohne direkte Kosten zugänglich sind.

Hauptfunktionen
Echtzeit-Konversationsanleitung für Ernährung, Fitness und Wellness, individuell auf Ihren Lebensstil abgestimmt.
Spezialisierte Programme zur Diabetesprävention, Bluthochdruckkontrolle und Gewichtsmanagement.
Nahtlose Synchronisation mit Gesundheits-Tracking-Geräten und mobilen Sensoren zur automatischen Datenüberwachung.
Evidenzbasiertes Coaching, das auf Prinzipien der kognitiven Verhaltenstherapie (KVT) beruht.
Verfügbar über Partner-Krankenversicherungen und Arbeitgeber ohne zusätzliche Kosten.
Download- oder Zugangslink
So starten Sie mit Lark Health
Erstellen Sie ein Konto über die Lark Health Webseite oder die mobile App mit Ihrer E-Mail-Adresse.
Überprüfen Sie, ob Ihre Versicherung oder Ihr Arbeitgeber Lark-Programme kostenfrei anbietet.
Verbinden Sie kompatible Gesundheitsüberwachungsgeräte für die automatische Erfassung von Vitalwerten, Aktivitäten und Schlaf.
Chatten Sie mit Larks KI-Coach, um sofortiges Feedback und personalisierte Aktionspläne für Ihre Gesundheitsziele zu erhalten.
Überprüfen Sie wöchentliche Zusammenfassungen und Gesundheitsinformationen, um motiviert und informiert auf Ihrer Wellnessreise zu bleiben.
Wichtige Einschränkungen
- Nicht geeignet für Notfälle oder dringende medizinische Versorgung
- Einige erweiterte Programme erfordern eine Überprüfung der Berechtigung durch Versicherung oder Arbeitgeber
- Wirksamkeit hängt von konsequenter Nutzerbeteiligung und korrekter Dateneingabe ab
- Derzeit nur Englisch unterstützt, was die Zugänglichkeit in nicht-englischsprachigen Regionen einschränkt
Häufig gestellte Fragen
Lark Health ist für Nutzer, die über Partner-Krankenversicherungen oder betriebliche Gesundheitsprogramme abgedeckt sind, kostenlos. Nutzer ohne berechtigte Abdeckung haben möglicherweise eingeschränkten Zugriff auf bestimmte Funktionen.
Nein. Lark bietet KI-gestütztes Coaching und Unterstützung zur Verbesserung des Lebensstils, ersetzt jedoch keine medizinische Diagnose, Behandlung oder Notfallversorgung. Konsultieren Sie stets Ihren Arzt für medizinische Entscheidungen.
Lark integriert sich mit den meisten Smartphones (Android und iOS), intelligenten Waagen, Fitness-Trackern, Blutzuckermessgeräten und Blutdruckmanschetten. Eine vollständige Liste unterstützter Geräte finden Sie in der App.
Lark bietet spezialisierte Programme zur Diabetesprävention, Bluthochdruckkontrolle, Gewichtsregulierung und allgemeinen Verbesserung des Wohlbefindens durch Lebensstiländerungen.
Ja. Lark erfüllt die HIPAA-Vorschriften, um sicherzustellen, dass alle Nutzerdaten sicher geschützt, verschlüsselt und vertraulich behandelt werden. Ihre Gesundheitsinformationen werden niemals ohne Ihre ausdrückliche Zustimmung weitergegeben.





No comments yet. Be the first to comment!