AIが糖尿病診断を革新する方法
人工知能は、より迅速でアクセスしやすく、高精度なスクリーニングツールを通じて糖尿病診断を変革しています。ウェアラブルセンサーやスマートフォンベースの検査から高度な網膜画像解析まで、AIは従来の血液検査で見逃されがちな初期の代謝リスクを検出し、早期発見と患者の予後改善に貢献します。
糖尿病は世界的に深刻な健康課題を示しています。2025年には、世界で5億8,900万人の成人が糖尿病を患っており、そのうち2億5,200万人(約42%)は未診断のままです。米国では約3,700万人の成人が糖尿病を持ち、そのうち5人に1人が見逃されています。従来のスクリーニング方法である空腹時血糖やHbA1cなどの検査はクリニック訪問が必要で、初期段階の病気を見逃すことが多いです。AI搭載の診断ツールは、症状が現れる前にリスクのある人を特定するため、より速く、安価で非侵襲的な代替手段を提供します。
従来の診断とAIによる洞察の比較
標準的な糖尿病診断は臨床環境で行われる血液検査に依存しています。HbA1cや耐糖能検査は診断基準を満たすかどうかを確認しますが、代謝機能障害の微妙な警告サインを捉えられないことが多いです。一方、AIシステムは従来の検査では見逃される隠れたパターンを特定できます。
ウェアラブルのグルコースデータ、食事、マイクロバイオーム情報を用いたAIモデルは、標準的なHbA1c検査で見逃される可能性のある糖尿病リスクの初期兆候を検出できます。
— スクリップス研究所科学者
同じHbA1c値の2人の患者でも、基礎にある代謝リスクは大きく異なる場合があります。グルコースの急上昇パターンや夜間の血糖動向など、多次元の豊富なデータを統合することで、AIは単一の検査値よりも詳細な代謝健康の評価を医師に提供します。
ウェアラブルグルコースモニター
自動機械学習(AutoML)
予測リスクモデル

ウェアラブルと非侵襲センサー
AI対応のウェアラブルやセンサー機器は、針やクリニック訪問なしで迅速かつ手軽に糖尿病スクリーニングを可能にし、革新をもたらしています。これらの技術は呼気、光、映像解析を通じてバイオマーカーを測定します。
呼気分析
呼気中のアセトン検出
光学センサー
スマートフォンカメラのPPG信号
映像診断
非接触血流解析
呼気センサー技術
ペンシルベニア州立大学の研究者は、糖尿病のバイオマーカーである呼気中のアセトンを検出するレーザーグラフェン呼気分析センサーを開発しました。アセトン濃度が約1.8ppmを超えると、糖尿病または前糖尿病の可能性を示します。血液採取不要で、簡単な呼気サンプルで数分で結果が得られます。
スマートフォンベースのスクリーニング
2019年のスタンフォードの研究では、人気の心拍数アプリ(Azumio Instant Heart Rate)を糖尿病スクリーナーに変換しました。スマホのライトを指先に当て、カメラの光電容積脈波(PPG)信号を解析することで、血糖値上昇による微細な血流変化をAIが検出しました:
非接触映像診断
日本の研究者は、顔や手の高速映像を用いて微細な血流変動を捉える非接触手法を開発しました。深層学習モデルがこれらの微妙な血管変化を解析し、高血圧と糖尿病のスクリーニングを行います。パイロット研究ではAIが糖尿病症例の大部分を「正確に検出」し、カメラを見るだけで行える完全非接触のスクリーニング方法を提供します。

網膜画像解析とAIの融合
網膜は全身の血管健康と代謝機能障害を映し出す独特の窓口です。AI搭載の網膜解析は、患者自身が気づく前に糖尿病を診断できるようになり、人間の目では見えない微細な血管変化を検出します。
眼底画像における深層学習
眼底写真を用いた深層学習モデルは、糖尿病網膜症の明らかな兆候がない目でも糖尿病患者を区別するAUC約0.86を達成しました。AIは臨床医が標準的な視覚検査で検出できない微細な血管変化を特定しました。
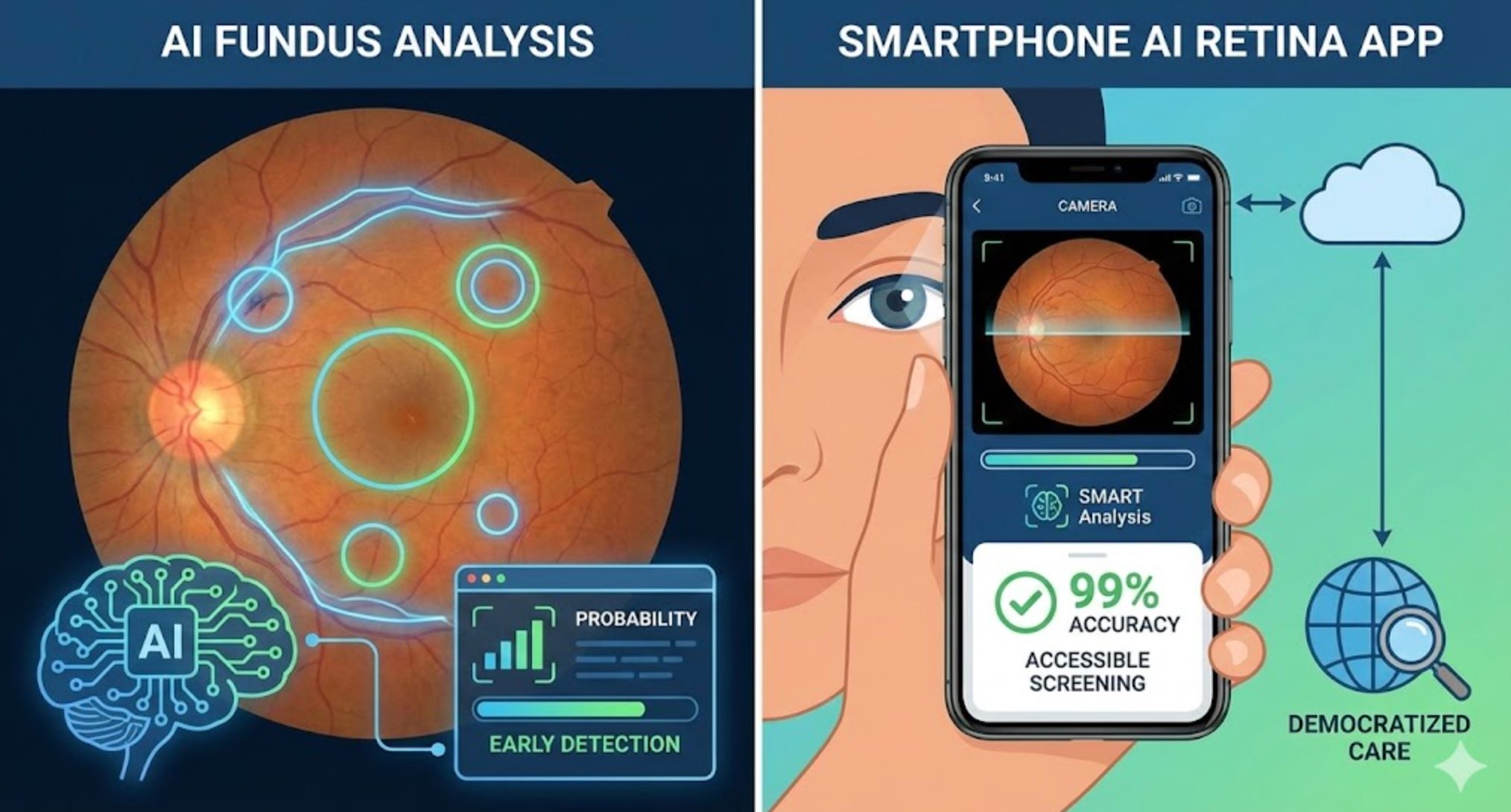
スマートフォン網膜スキャン
新しいAI網膜アプリ(SMART)はスマートフォンカメラ画像を1秒未満で処理し、糖尿病性眼疾患を99%の精度で識別します。この画期的技術により:
- 資源が限られた環境での一次医療提供者によるスクリーニング
- リスクのある個人による自宅や薬局での自己検査
- 世界中の数十億人への低コスト糖尿病検出アクセス
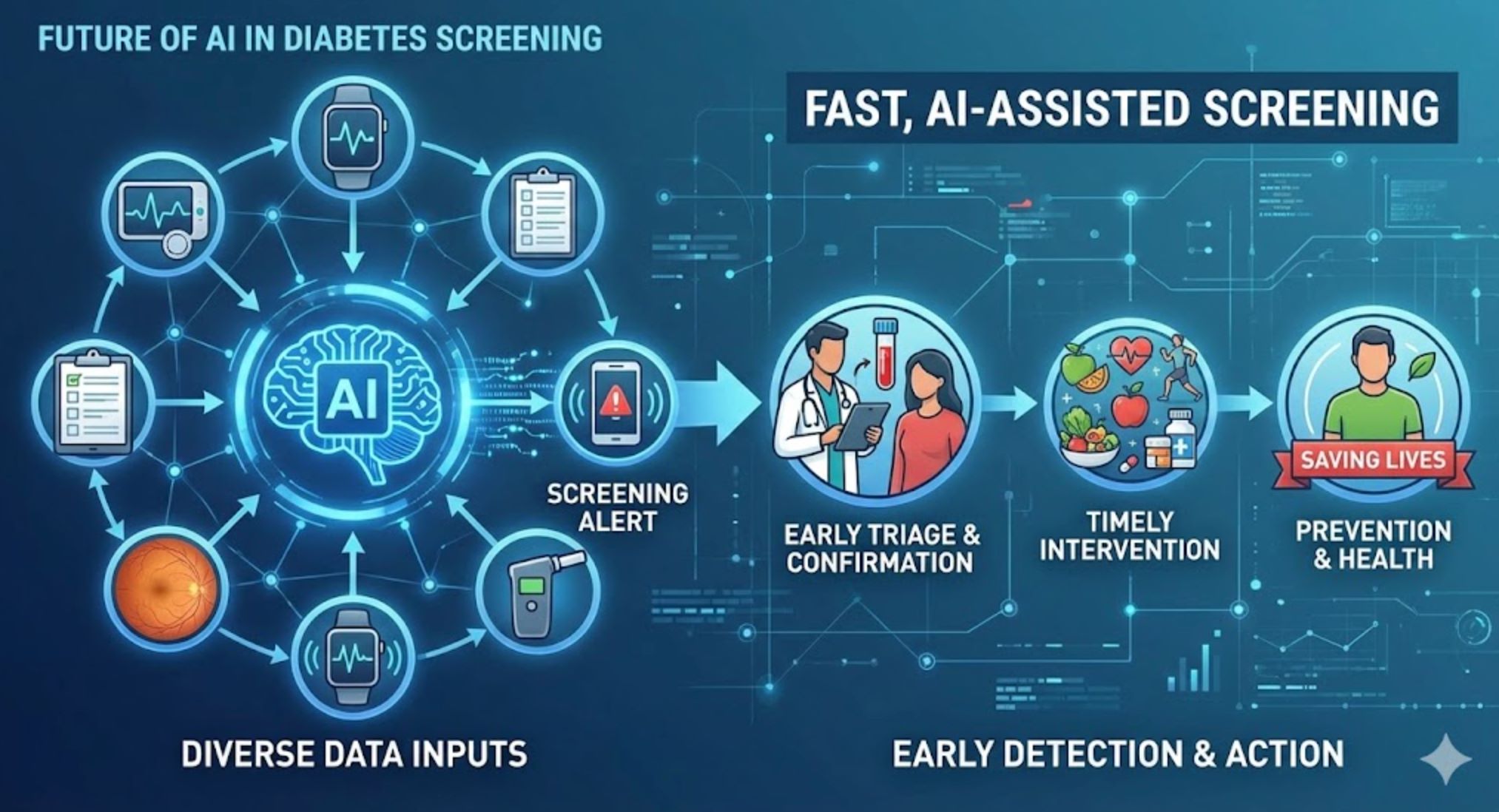
糖尿病スクリーニングにおけるAIの未来
私たちは迅速なAI支援糖尿病スクリーニングの変革期に入っています。機械学習モデル、ウェアラブル、モバイルアプリは、連続的な血糖パターン、人口統計調査、網膜写真、呼気バイオマーカーなど多様なデータから糖尿病リスクを特定可能です。これらのツールは臨床判断を補完し、早期のトリアージと介入を可能にします。
スピード
結果は数日ではなく数分で
- 呼気センサー:即時結果
- スマホアプリ:リアルタイム解析
- 網膜スキャン:1秒未満の処理
アクセスのしやすさ
いつでもどこでもスクリーニング可能
- 自宅での検査
- 薬局でのスクリーニング
- モバイル機器対応
費用対効果
スクリーニングあたりの費用は最小限
- 検査施設不要
- 数十億人規模に拡張可能
- 医療負担の軽減
早期発見の緊急性
国際保健機関は行動の重要性を強調しています。2025年のIDF糖尿病アトラスは、「糖尿病患者の4割以上が未診断」であると警告し、「より大胆な行動」を呼びかけています。AI駆動のスクリーニングはこの対応の基盤です。病気を早期に特定することで、生活習慣の改善や薬物治療を迅速に開始し、重篤な合併症を防ぎ命を救います。
主要ポイントまとめ
- AIは従来の検査で見逃される糖尿病パターンを検出
- ウェアラブルとセンサーが非侵襲で迅速なスクリーニングを可能に
- スマホや網膜画像解析アプリが世界的なアクセスを民主化
- 早期のAI支援検出が迅速な介入と予防を促進
- これらのツールは臨床判断を補完し、代替するものではない
まとめ: AIは糖尿病診断をより迅速かつ容易に、そして広くアクセス可能にしています。呼気分析装置やスマホアプリ、高度な網膜解析まで、目標は糖尿病があなたを見つける前に見つけることです。これらのAIツールが成熟し規制承認を得ることで、糖尿病スクリーニングはデバイスに息を吹きかけたり目の写真を撮るだけの簡単なものとなり、見逃される症例が減ることに期待が寄せられています。




No comments yet. Be the first to comment!