ИИ в медицине и здравоохранении
Искусственный интеллект (ИИ) революционизирует медицину и здравоохранение, улучшая диагностику, повышая качество ухода за пациентами и оптимизируя медицинские процессы. От предиктивной аналитики до персонализированных планов лечения — ИИ стимулирует инновации и эффективность в отрасли здравоохранения.
ИИ (искусственный интеллект) быстро меняет медицину и здравоохранение во всем мире. При оценке, что 4,5 миллиарда человек не имеют доступа к базовой медицинской помощи и прогнозируемом дефиците 11 миллионов медицинских работников к 2030 году, ИИ предлагает инструменты для повышения эффективности, расширения охвата и устранения пробелов в уходе.
Цифровые решения в области здравоохранения на базе ИИ обладают потенциалом повысить эффективность, снизить затраты и улучшить результаты лечения во всем мире.
— Всемирный экономический форум (WEF)
На практике программное обеспечение с ИИ уже превосходит людей в некоторых диагностических задачах. Например, ИИ, обученный на снимках пациентов с инсультом, был вдвое точнее экспертов-клиницистов в выявлении и датировке инсультов мозга.
- 1. Медицинская визуализация и диагностика на базе ИИ
- 2. Поддержка клинических решений и управление пациентами
- 3. Административная и операционная эффективность
- 4. Исследования, разработка лекарств и геномика
- 5. Глобальное здравоохранение и традиционная медицина
- 6. Ключевые преимущества ИИ в здравоохранении
- 7. Проблемы, риски и этика
- 8. Регулирование и управление
- 9. Перспективы на будущее
- 10. Лучшие инструменты ИИ в здравоохранении
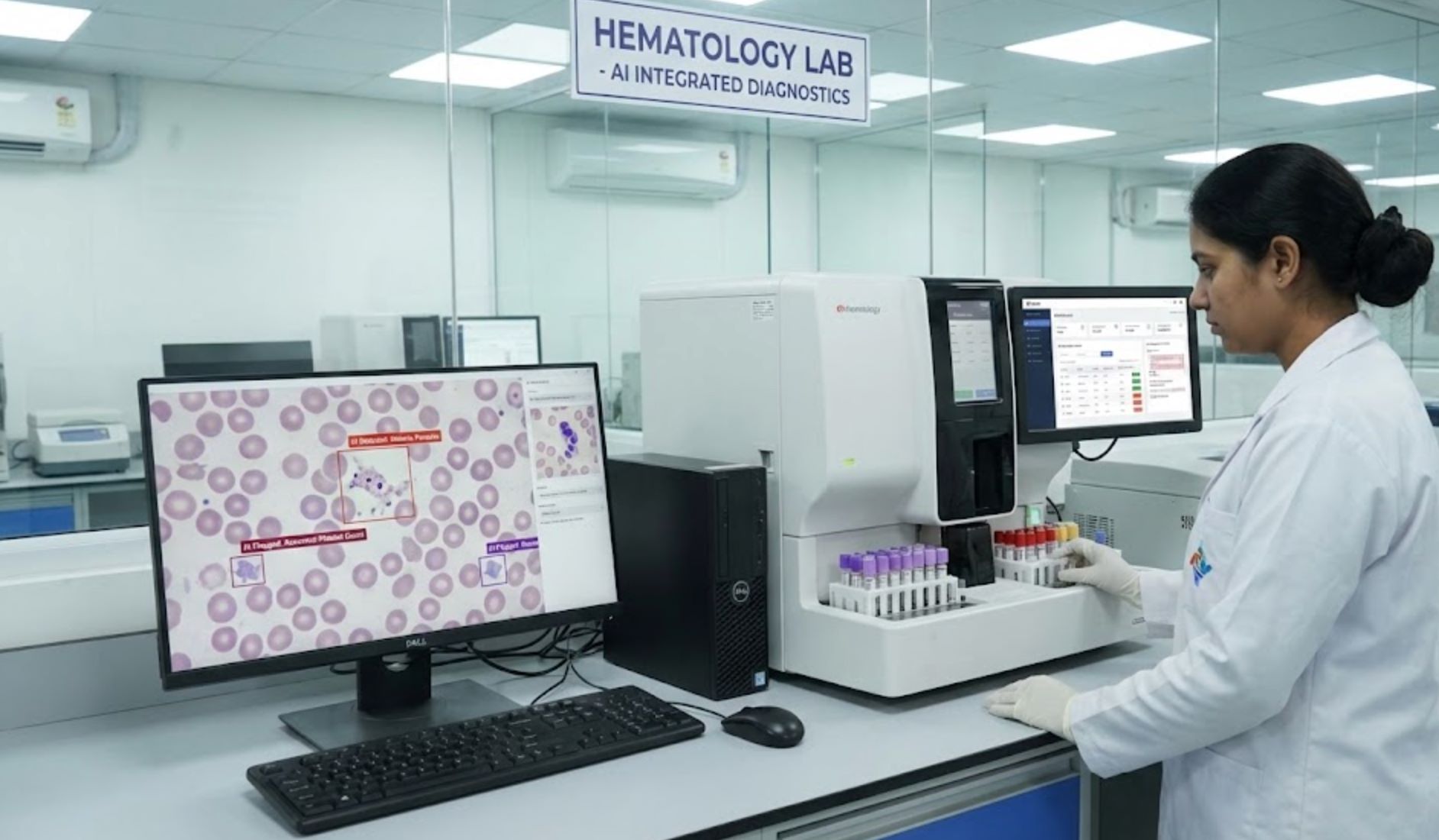
Медицинская визуализация и диагностика на базе ИИ
ИИ уже обрабатывает медицинские изображения (например, КТ и рентген) быстрее людей. Инструменты ИИ могут обнаруживать аномалии за считанные минуты — от снимков инсульта до переломов — помогая врачам ставить диагноз быстрее и точнее.
Простые задачи визуализации, такие как обнаружение переломов, идеально подходят для ИИ: врачи скорой помощи пропускают до 10% переломов, но ИИ может выявить их на ранней стадии. Выступая в роли «второго взгляда», ИИ помогает избежать пропущенных диагнозов и ненужных обследований, что потенциально улучшает результаты и снижает затраты.

Поддержка клинических решений и управление пациентами
ИИ также усиливает поддержку клинических решений и управление пациентами. Продвинутые алгоритмы могут анализировать данные пациентов для руководства уходом.
Раннее выявление заболеваний
Модели ИИ могут обнаруживать признаки заболеваний за годы до появления симптомов:
- Прогнозирование болезни Альцгеймера
- Прогнозирование заболеваний почек
- Оценка риска рака
Клинические чат-боты и большие языковые модели (LLM)
Специализированные системы, объединяющие LLM с медицинскими базами данных:
- 58% полезных клинических ответов (исследование в США)
- Генерация с поддержкой поиска
- Возможности цифрового ассистента
Цифровые платформы для пациентов
Цифровые платформы для пациентов — еще одна область роста. Например, платформа Huma использует мониторинг и сортировку на базе ИИ, чтобы снизить повторные госпитализации на 30% и сократить время обзора врачей до 40%.
Устройства для удаленного мониторинга (например, носимые гаджеты и умные приложения) используют ИИ для непрерывного отслеживания жизненных показателей — предсказывая нарушения сердечного ритма или уровень кислорода в реальном времени — предоставляя врачам данные для раннего вмешательства.
Административная и операционная эффективность
В административных и операционных задачах ИИ облегчает нагрузку. Крупные технологические компании теперь предлагают «ИИ-сопровождение» для здравоохранения:
Dragon Medical One
Инструменты ИИ Google
Статистика внедрения ИИ
Опросы показывают, что врачи уже используют ИИ для рутинной документации и услуг перевода. В опросе AMA 2024 года 66% врачей сообщили о применении инструментов ИИ (против 38% в 2023) для таких задач, как ведение записей, кодирование, планы ухода или даже предварительные диагнозы.
Исследования, разработка лекарств и геномика
За пределами клиники ИИ меняет медицинские исследования и разработку лекарств. ИИ ускоряет открытие лекарств, предсказывая поведение молекул, экономя годы лабораторной работы.
AlphaFold
Прогнозирование рака
Диагностика туберкулеза
Геномика и персонализированная медицина также выигрывают: ИИ может анализировать огромные генетические данные для адаптации лечения к конкретным пациентам. В онкологии исследователи Mayo Clinic используют ИИ для анализа изображений (например, КТ), чтобы предсказать рак поджелудочной железы за 16 месяцев до клинического диагноза — что потенциально позволяет начать лечение раньше при заболевании с очень низкой выживаемостью.

Глобальное здравоохранение и традиционная медицина
Влияние ИИ распространяется по всему миру. В условиях с ограниченными ресурсами ИИ на смартфонах может преодолевать пробелы в уходе: например, приложение для ЭКГ на базе ИИ выявляет риски сердечных заболеваний даже там, где кардиологов мало.
- Индия: Цифровая библиотека аюрведических текстов на базе ИИ
- Гана и Корея: Классификация лекарственных растений с помощью ИИ
- Повестка ВОЗ: Сделать традиционную медицину более доступной во всем мире
Эти инициативы — часть повестки ВОЗ — направлены на то, чтобы сделать традиционную медицину более доступной глобально без эксплуатации местных сообществ. В целом ИИ рассматривается как способ помочь достичь универсального охвата здравоохранения (цель ООН к 2030 году), расширяя услуги в удаленных или недостаточно обслуживаемых регионах.

Ключевые преимущества ИИ в здравоохранении
Быстрая и точная диагностика
ИИ может обрабатывать изображения и данные в больших объемах, часто замечая то, что пропускают люди
Персонализированный уход
Алгоритмы адаптируют планы лечения на основе данных пациента (генетика, история, образ жизни)
Повышение эффективности
Автоматизация бумажной работы и рутинных задач значительно снижает выгорание врачей
Экономия средств
По оценкам McKinsey, ИИ может ежегодно экономить сотни миллиардов за счет повышения производительности
Расширение доступа
Телемедицина на базе ИИ позволяет сельским и бедным регионам получать экспертный скрининг
Лучшие результаты
Пациенты получают пользу от улучшенных результатов лечения и снижения затрат на здравоохранение
ИИ обладает огромным потенциалом для улучшения оказания медицинской помощи и здравоохранения во всем мире.
— Всемирная организация здравоохранения (ВОЗ)

Проблемы, риски и этика
Несмотря на перспективы, ИИ в здравоохранении сталкивается с серьезными проблемами, которые необходимо решать для безопасного и справедливого внедрения.
Конфиденциальность и безопасность данных
Медицинские данные очень чувствительны, и плохая деидентификация может поставить под угрозу конфиденциальность пациентов. Необходимы надежные меры безопасности и соблюдение нормативов, таких как HIPAA и GDPR.
Смещение в моделях ИИ
Если алгоритмы обучены на однородных данных (например, преимущественно пациентов из стран с высоким доходом), они могут плохо работать для других групп.
Доверие врачей и обучение
Быстрое внедрение ИИ без надлежащего обучения может привести к неправильному использованию или ошибкам. Медицинские специалисты нуждаются в комплексном обучении для понимания возможностей и ограничений ИИ.
Пользователи должны понимать и уметь смягчать ограничения ИИ.
— Этик из Оксфорда
Галлюцинации и ошибки ИИ
Системы ИИ (особенно LLM) могут галлюцинировать — придумывать правдоподобную, но ложную медицинскую информацию.
- OpenAI Whisper иногда выдумывал детали в транскрипциях
- Популярные LLM часто не дают полностью основанных на доказательствах медицинских ответов
- Человеческий контроль остается необходимым для всего медицинского контента, созданного ИИ
Этические принципы ВОЗ для ИИ в здравоохранении
Автономия
Благополучие и безопасность
Прозрачность
Ответственность
Равенство
Устойчивость

Регулирование и управление
Регуляторы по всему миру уже вмешиваются, чтобы обеспечить соответствие систем ИИ в здравоохранении стандартам безопасности и эффективности.
Подход FDA
- Ускоренное рассмотрение более 1000 медицинских устройств с ИИ
- Январь 2025: Комплексное руководство по программному обеспечению ИИ/МО
- Охватывает весь жизненный цикл от разработки до постмаркетингового мониторинга
- Явно рассматривает прозрачность и смещение
- Разрабатываются правила для ИИ в разработке лекарств
Регулирование ЕС и Великобритании
- Закон ЕС об ИИ (2024): ИИ в здравоохранении классифицируется как «высокорисковый»
- Строгие требования к тестированию и документации
- Обязательный человеческий контроль для критических систем
- MHRA Великобритании: Регулирует медицинские устройства с ИИ в рамках существующего законодательства
- Акцент на клинической валидации и безопасности
ИИ может улучшить здоровье миллионов при разумном использовании, но также может быть неправильно использован и причинить вред.
— доктор Тедрос Адханом Гебрейесус, генеральный директор ВОЗ
Таким образом, международные организации призывают к ограничениям, гарантирующим, что любой инструмент ИИ будет безопасным, основанным на доказательствах и справедливым.

Перспективы на будущее
Смотря в будущее, роль ИИ в здравоохранении будет только расти. Ожидается беспрецедентная интеграция ИИ во все аспекты медицинской помощи — от профилактики до лечения и далее.
Продвинутый генеративный ИИ
Генеративный ИИ (например, продвинутые LLM) будет поддерживать больше приложений для пациентов и помощников по принятию решений — при условии улучшения точности. Интеграция с электронными медицинскими картами и геномикой создаст еще более персонализированный уход.
Хирургия с поддержкой ИИ
Робототехника и хирургия с поддержкой ИИ станут обычным явлением в высокотехнологичных больницах, обеспечивая точность и стабильность, превосходящую человеческие возможности.
Непрерывный мониторинг здоровья
Носимые датчики и алгоритмы ИИ будут постоянно отслеживать показатели здоровья, предупреждая пациентов и врачей о проблемах до возникновения экстренных ситуаций.
Глобальное управление ИИ
Глобальные инициативы (например, Альянс по управлению ИИ при WEF) стремятся координировать ответственное развитие ИИ через границы.
С осторожным оптимизмом системы здравоохранения начинают принимать ИИ для достижения лучшего здоровья большего числа людей — от умной диагностики и оптимизации клиник до прорывов в лечении и глобальном равенстве в здравоохранении.

Лучшие инструменты ИИ в здравоохранении
Ada Health
Информация о приложении
| Разработчик | Ada Health GmbH, берлинская компания в области медицинских технологий, основанная в 2011 году Клэр Новорол, Мартином Хиршем и Даниэлем Натратом |
| Поддерживаемые устройства | Android (Google Play), iOS / iPhone (App Store), веб-браузер (ada.com) |
| Языки и доступность | Доступно на английском, немецком, французском, испанском, португальском, румынском и суахили. Используется более чем в 148 странах мира |
| Стоимость | Бесплатно для потребителей. Коммерческие интеграции для предприятий и систем здравоохранения доступны на коммерческой основе |
Что такое Ada Health?
Ada — инструмент оценки симптомов на базе искусственного интеллекта, который помогает пользователям анализировать свои симптомы, получать возможные диагнозы и персонализированные рекомендации по дальнейшим действиям — будь то самостоятельный уход, запись к врачу или обращение за экстренной помощью.
Платформа сочетает в себе медицинскую базу знаний, составленную клиницистами, с интеллектуальной логикой рассуждений, чтобы задавать индивидуальные уточняющие вопросы и сузить круг вероятных причин. Пользователи могут отслеживать динамику симптомов с течением времени, экспортировать подробные отчёты и использовать полученные данные для более информированных консультаций с медицинскими специалистами.
Как работает Ada: клиническая строгость и ИИ
На насыщенном рынке цифрового здравоохранения Ada выделяется клинической строгостью, безопасностью для пользователей и гибридным подходом, сочетающим знания и рассуждения, а не полагаясь исключительно на алгоритмы машинного обучения «чёрного ящика».
Интеллектуальная логика приложения динамически выбирает следующий вопрос на основе ваших предыдущих ответов, оптимизируя диагностическую ясность и минимизируя нагрузку на пользователя. Вы проходите через диалоговый процесс: начиная с основного симптома, затем отвечаете на вопросы о начале, тяжести, длительности и сопутствующих признаках. Этот интерактивный процесс помогает Ada сформировать ранжированный список вероятных диагнозов вместе с рекомендациями по триажу на основе доказательной медицины.
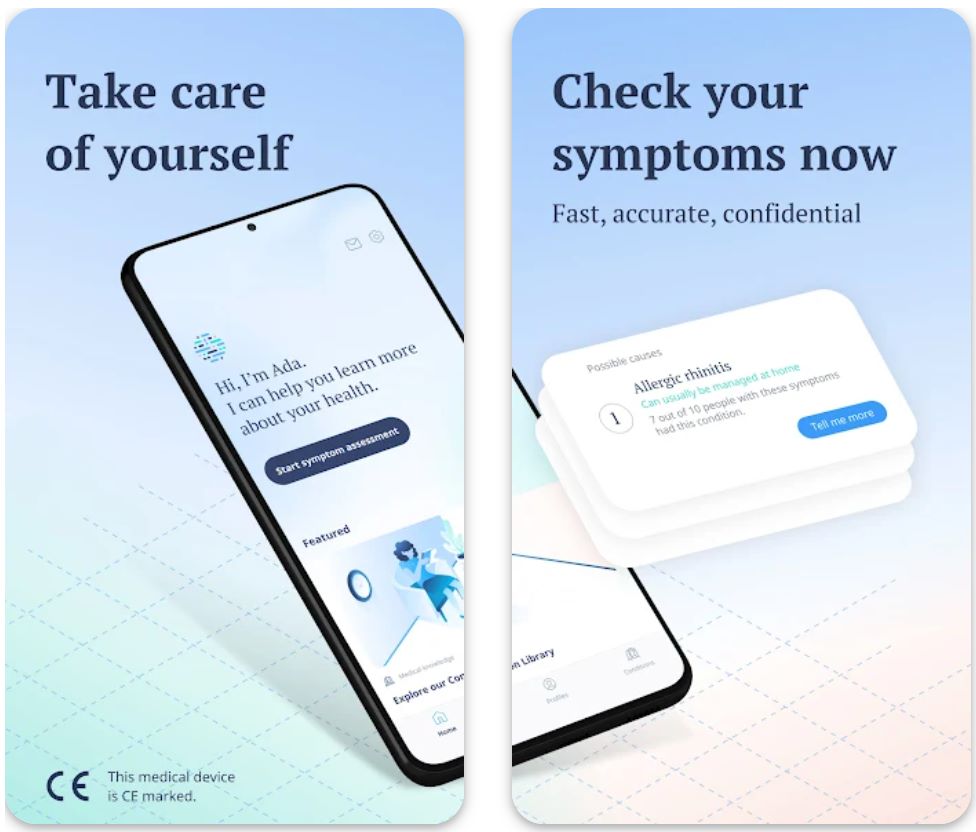
Основные функции
Диалоговый интерфейс с интеллектуальными направляющими вопросами, адаптирующимися к вашим ответам
Получайте чёткие рекомендации о необходимости самообслуживания, визита к врачу или экстренной помощи
Мониторинг тенденций и изменений симптомов для выявления закономерностей и прогрессирования
Создавайте и делитесь подробными PDF-отчётами с вашими медицинскими специалистами
Встроенная медицинская библиотека с подробными объяснениями заболеваний и информацией о здоровье
Создавайте и управляйте профилями для членов семьи, чтобы оценивать симптомы других людей
Ссылка для загрузки или доступа
Как использовать Ada Health
Скачайте Ada из Google Play Store, Apple App Store или получите доступ напрямую через веб-браузер на ada.com
Введите основную информацию, включая возраст, биологический пол и релевантную медицинскую историю, такую как хронические заболевания или принимаемые лекарства
Выберите основной симптом из списка (например, головная боль, кашель, лихорадка, усталость)
Отвечайте на интеллектуальные вопросы Ada о длительности, тяжести, локализации и сопутствующих симптомах
Просмотрите ранжированный список возможных состояний с подробными объяснениями и рекомендациями по триажу на основе доказательств
Записывайте дополнительные симптомы в течение дней или недель для мониторинга прогрессирования и выявления закономерностей
Создайте подробное PDF-резюме для передачи вашему врачу для более информированных консультаций
Смените язык, управляйте несколькими профилями или настройте предпочтения в меню настроек
Важные ограничения и рекомендации
- Точность диагностики и триажа вероятностная — Ada может неправильно интерпретировать редкие или сложные медицинские случаи
- Качество оценки зависит от чёткого и полного ввода пользователя; неоднозначные ответы могут снизить точность
- Некоторые функции или интеграции данных могут быть ограничены в зависимости от региона или требований регуляторов
- В экстренных случаях или при серьёзных симптомах всегда обращайтесь за неотложной профессиональной медицинской помощью
Часто задаваемые вопросы
Да, Ada классифицирована как медицинское устройство класса IIa с сертификатом CE в соответствии с регламентами ЕС, что подтверждает соответствие строгим стандартам безопасности и эффективности медицинского программного обеспечения.
Ada провела миллионы оценок симптомов по всему миру и активно используется более чем в 148 странах, что делает её одним из самых широко применяемых AI-помощников в области здравоохранения.
В сравнительных клинических исследованиях точность попадания в топ-3 диагноза у Ada составляла примерно 63%, а рекомендации по триажу совпадали с мнением врачей около 62% случаев. Несмотря на впечатляющие показатели для AI-инструмента, она предназначена для дополнения, а не замены профессиональной медицинской оценки.
Нет, приложение для проверки симптомов бесплатно для индивидуальных пользователей. Ada также предлагает коммерческие интеграции для предприятий и партнёрства с системами здравоохранения для организаций.
Ada поддерживает семь языков (английский, немецкий, французский, испанский, португальский, румынский и суахили) и доступна во многих странах по всему миру. Однако конкретные языковые опции и доступность функций могут варьироваться в зависимости от региона из-за требований регуляторов.
K Health
Информация о приложении
| Автор / Разработчик | K Health (ранее Kang Health), частная компания в сфере здравоохранения с поддержкой ИИ, основанная в 2016 году в Нью-Йорке, США. |
| Поддерживаемые устройства | Android (Google Play), iOS / iPhone (App Store), веб-интерфейс через сайт K Health |
| Языки / Страны | Английский (основной). Доступно в 48 штатах США для виртуальных услуг с партнерствами в национальной системе здравоохранения. |
| Модель ценообразования | Бесплатный чекер симптомов. Виртуальные визиты к врачам требуют оплаты (оплата за визит или подписка). |
Общий обзор
K Health — это платформа телемедицины и первичной медицинской помощи с поддержкой ИИ, которая позволяет пользователям проверять симптомы, связываться с медицинскими специалистами и управлять лечением удаленно.
Платформа сочетает движок оценки симптомов, основанный на данных миллионов анонимизированных медицинских записей, с живым доступом к лицензированным врачам. Пользователи могут получать диагнозы, рецепты, рекомендации по управлению хроническими заболеваниями и неотложную помощь без необходимости посещать клинику лично.
Подробное введение
В конкурентной сфере цифрового здравоохранения K Health позиционирует себя как решение первичной и неотложной помощи с поддержкой ИИ, ориентированное на потребителей, которые хотят быстрое, доступное и удобное медицинское обслуживание. Платформа делает акцент на виртуальных визитах к врачам, круглосуточной помощи, проверке симптомов, телемедицине и поддержке на базе ИИ.
Гибридная модель платформы — оценка симптомов с последующей консультацией врача — направлена на снижение барьеров для получения медицинской помощи. Использование анонимных данных о лечении «людей, похожих на вас» помогает персонализировать рекомендации и отличает её от простых чекеров симптомов. Публичный контент K Health укрепляет авторитет в поисковых запросах, связанных со здоровьем, через обширные FAQ, блог-посты, объяснения симптомов и образовательные материалы.
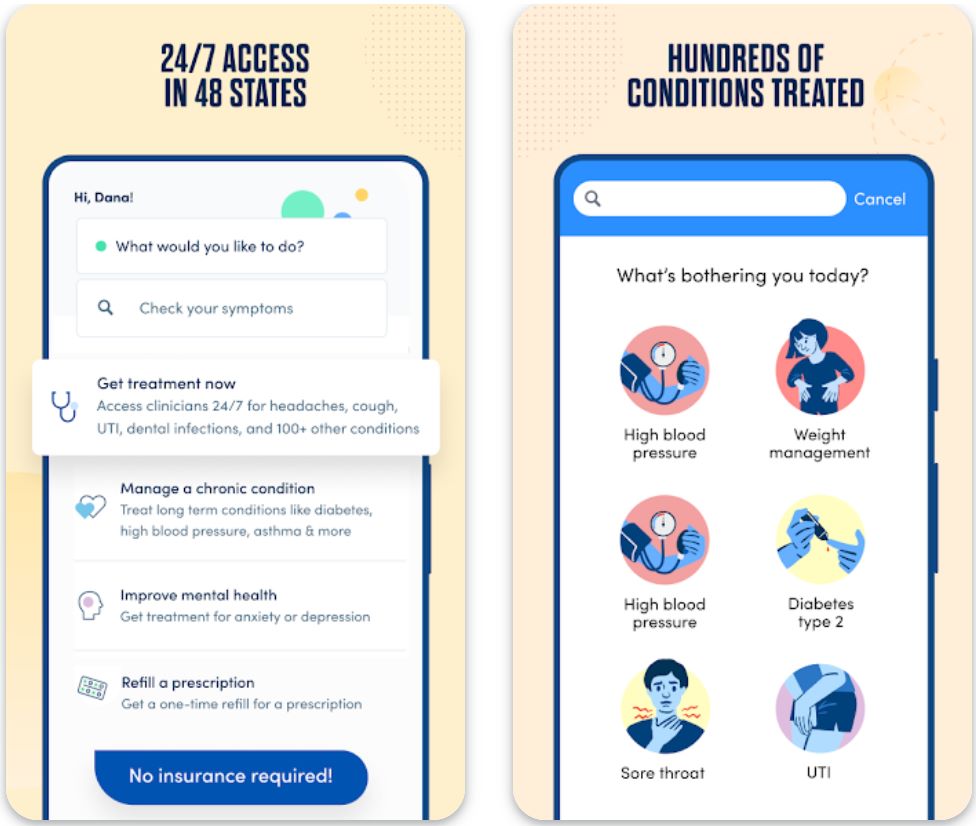
Ключевые функции
Бесплатная оценка симптомов с показом, как люди, похожие на вас, были диагностированы и лечились, на основе миллионов анонимных медицинских записей.
Доступ к лицензированным врачам через чат, видео или сообщения для неотложной и первичной помощи в любое время.
Удалённое лечение и постоянная поддержка при таких состояниях, как гипертония, диабет и контроль веса.
Получение рецептов и доставка из аптеки при медицинской необходимости напрямую через платформу.
Большие наборы данных пациентов помогают принимать решения о лечении с использованием модели «люди, похожие на вас» для персонализированных рекомендаций.
Ссылка для скачивания или доступа
Руководство пользователя
Скачайте приложение из Google Play или App Store либо получите доступ через веб-браузер.
Введите свои симптомы и ответьте на дополнительные вопросы для персонализированной оценки.
Просмотрите возможные заболевания и узнайте, как лечились другие с похожими симптомами.
При необходимости свяжитесь через чат, видео или сообщения для постановки диагноза, получения рецептов или медицинских консультаций.
Записывайтесь на повторные консультации, получайте персонализированные планы лечения и отслеживайте прогресс со временем.
Получайте одобренные лекарства с доставкой прямо по вашему адресу.
Просматривайте предыдущие визиты и при необходимости делитесь отчетами с другими врачами.
Примечания и ограничения
- Чекер симптомов не предоставляет окончательный диагноз — результаты носят информационный характер и не являются медицинским решением.
- Точность носит вероятностный характер; в клинических сценариях показатели совпадения с тремя основными диагнозами K Health были ниже, чем у терапевтов.
- Некоторые медицинские состояния требуют очных осмотров, визуализации или лабораторных тестов, которые нельзя провести через телемедицину.
- Выписка контролируемых препаратов ограничена или запрещена через телемедицину во многих юрисдикциях.
- Доступность услуг ограничена географией, лицензированием и государственными нормативами — некоторые функции могут быть недоступны во всех регионах.
Часто задаваемые вопросы
Да, K Health сотрудничает с системами здравоохранения и работает в соответствии с нормативами телемедицины и медицинскими правилами в юрисдикциях США.
Одноразовый виртуальный визит обычно стоит около 73 долларов, либо можно оформить подписку на неограниченное количество визитов (первый месяц 49 долларов), затем оплата ежеквартально.
Хотя K Health предлагает услуги первичной и хронической помощи, она может не полностью заменить очное лечение в сложных случаях или при необходимости физических обследований.
Большинство услуг оплачиваются самостоятельно; K Health обычно не принимает страховые полисы для виртуальных визитов.
K Health анонимизирует и агрегирует данные, используемые в модели ИИ, а врачи имеют доступ только к релевантной медицинской информации во время консультаций. Платформа соблюдает политику конфиденциальности и требования безопасности.
Heidi Health
Информация о приложении
| Автор / Разработчик | Heidi Health — австралийская компания в области медицинских технологий (ранее основанная как Oscer) под руководством доктора Томаса Келли. Разрабатывает программное обеспечение медицинского секретаря на базе ИИ для помощи медицинским работникам в автоматизации клинической документации. |
| Поддерживаемые устройства |
|
| Языки / Страны | Heidi используется по всему миру и доверяют в более чем 50 странах. Платформа поддерживает множество медицинских специальностей, типов документов и несколько языков в заметках (например, терапевтические заметки на предпочитаемом пациентом языке). |
| Модель ценообразования | Heidi предлагает бесплатный базовый план, который поддерживает базовую генерацию заметок и транскрипцию. Премиум-функции (например, настраиваемые шаблоны, ассистент «Спроси Хайди», расширенное создание документов) доступны в платных тарифах. |
Общий обзор
Heidi Health — это платформа медицинского секретаря с искусственным интеллектом, созданная для снижения административной нагрузки на врачей.
Она записывает разговоры врача с пациентом в реальном времени (или в режиме офлайн), транскрибирует речь в текст и автоматически создает структурированные клинические заметки, направления, резюме пациентов и другие медицинские документы. Инструменты позволяют врачам больше сосредоточиться на уходе за пациентами и меньше — на написании заметок.
Heidi соответствует стандартам конфиденциальности данных, таким как HIPAA, GDPR, ISO 27001, и предназначена для использования в различных медицинских специальностях и условиях оказания помощи.
Подробное введение
На насыщенном рынке ИИ-секретарей Heidi Health выделяется тем, что предлагает бесплатный старт и делает упор на удобство для врачей, а не на навязывание глубокой интеграции с ЭМК. Платформа продвигается с использованием SEO-ключевых слов, таких как «ИИ медицинский секретарь», «автоматизированная клиническая документация», «автоматическое создание заметок» и «бесплатный ИИ секретарь для врачей». Публичный контент Heidi (блоги о безопасном использовании ИИ-секретарей, советы по настройке, заявления о соответствии) поддерживает видимость в поиске по темам ИИ в здравоохранении, медицинской документации и улучшении рабочего процесса врачей.
Модель Heidi позволяет врачам сразу использовать базовую генерацию заметок, а затем постепенно открывать премиум-функции по мере необходимости. Поскольку стиль документации важен, Heidi поддерживает персонализированные шаблоны, чтобы соответствовать стилю письма и рабочему процессу врача.
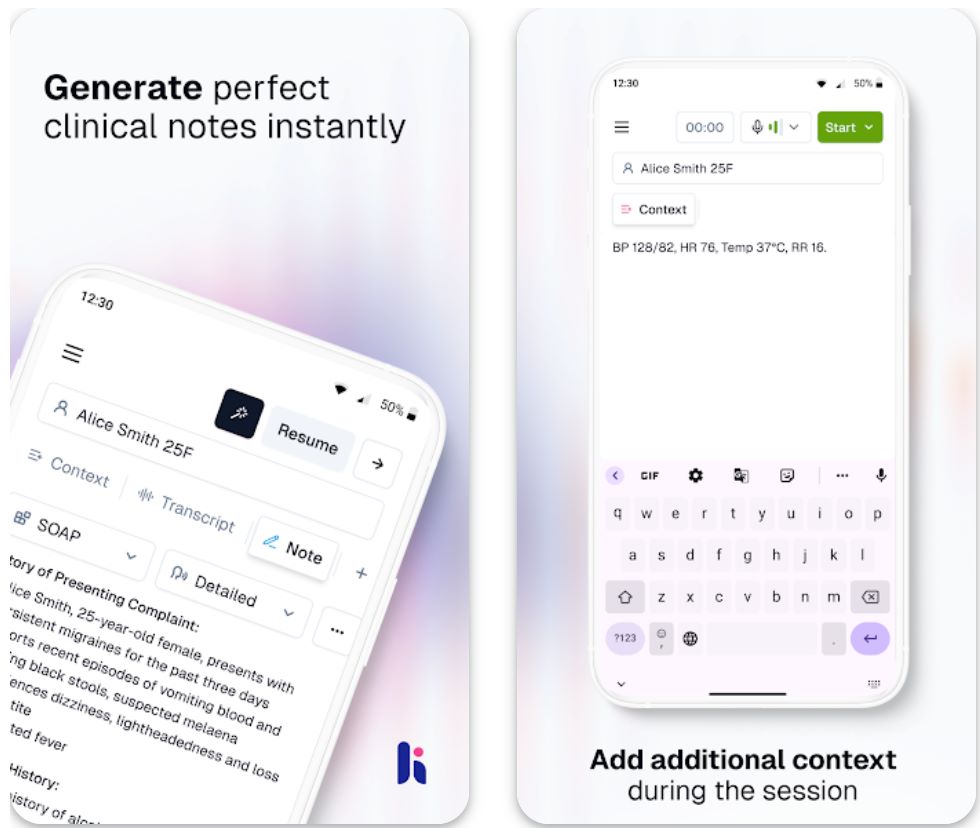
Ключевые функции
Запись консультаций в реальном времени или офлайн на мобильных устройствах.
Автоматическое создание клинических заметок, направлений, резюме пациентов и отчетов об оценке.
Персонализация шаблонов и стиля для соответствия уникальному голосу врача и предпочтениям рабочего процесса.
Совместная работа нескольких пользователей с общими сессиями для нескольких врачей.
Автоматическая синхронизация между мобильными, настольными и веб-платформами для бесшовного рабочего процесса.
Полное соответствие стандартам HIPAA, GDPR, ISO 27001 и APP для защиты данных.
Ссылка для скачивания или доступа
Руководство пользователя
Скачайте приложения для мобильных или настольных устройств либо используйте веб-версию напрямую в браузере.
Создайте аккаунт с помощью электронной почты и пароля для начала работы.
Начните запись взаимодействия врача с пациентом (через мобильное или настольное устройство) или загрузите ранее записанные аудиофайлы.
Heidi транскрибирует разговор и автоматически создает структурированные заметки, направления и резюме.
Просматривайте, редактируйте, добавляйте содержимое и настраивайте шаблоны или стиль по мере необходимости для соответствия вашим предпочтениям.
Заметки автоматически синхронизируются между настольными, мобильными и веб-средами.
При подписке откройте доступ к настраиваемым шаблонам, суммированию «Спроси Хайди» и расширенным типам документов.
Важные замечания и ограничения
- Мобильное приложение поддерживает офлайн-запись аудио, но генерация структурированных заметок требует подключения.
- Интеграция с ЭМК может быть ограничена или односторонней; запись данных обратно в поля ЭМК может не всегда поддерживаться.
- Точность зависит от качества аудио, четкости речи и уровня фонового шума; необходим ручной контроль.
- Соответствие нормативным требованиям и конфиденциальность варьируются в зависимости от юрисдикции; функции и доступность могут отличаться в разных регионах.
Часто задаваемые вопросы
Heidi — это медицинский секретарь на базе ИИ, который транскрибирует разговоры врача с пациентом и создает структурированные клинические заметки, направления, резюме и другие документы.
Да, Heidi предлагает бесплатный базовый план с базовой генерацией заметок и транскрипцией. Премиум-функции доступны по подписке.
Heidi поддерживает iOS, Android, настольные ПК (macOS/Windows) и доступ через веб-браузер.
На мобильных устройствах Heidi может записывать аудио офлайн; окончательная генерация заметок синхронизируется при повторном подключении. На настольных ПК требуется активное подключение к интернету.
Heidi соответствует стандартам конфиденциальности и безопасности, включая HIPAA, GDPR, ISO 27001 и APP (Австралийские принципы конфиденциальности), и реализует надежные практики управления данными.
Owkin
Информация о приложении
| Автор / Разработчик | Owkin, основанная доктором Томасом Клозелем (MD) и Жилем Вэнрибом (PhD), — биотехнологическая компания со штаб-квартирой в Париже, Франция. |
| Поддерживаемые устройства | Веб-платформа (доступна через настольные и портативные компьютеры). Некоторые внутренние инструменты доступны через защищённые институциональные системы и API. |
| Языки / Страны | Доступна по всему миру, поддерживает английский и другие основные европейские языки. Штаб-квартира в Париже, офисы в Нью-Йорке, Лондоне и других регионах. |
| Модель ценообразования | Доступ к основным исследовательским инструментам, таким как K Navigator, бесплатен для академических исследователей; корпоративные и фармацевтические функции доступны через платные партнерства. |
Общий обзор
Owkin — передовая биотехнологическая компания на базе ИИ, специализирующаяся на точной медицине, клинических исследованиях и диагностике. Платформа применяет современные технологии искусственного интеллекта к биомедицинским данным, помогая исследователям, клиницистам и фармацевтическим компаниям ускорять разработку лекарств и оптимизировать клинические испытания.
Owkin использует федеративное обучение для анализа децентрализованных данных пациентов при соблюдении требований конфиденциальности, таких как GDPR и HIPAA. Благодаря инструментам на базе ИИ компания создает совместную экосистему, улучшающую понимание заболеваний и терапевтические результаты в онкологии и других медицинских областях.
Подробное введение
Owkin зарекомендовал себя как лидер на стыке ИИ и наук о жизни, трансформируя методы медицинских исследований и разработки лекарств. Собственная платформа компании интегрирует мультимодальные данные — включая геномику, гистопатологические изображения и клиническую информацию — с помощью федеративного обучения, извлекая инсайты из распределённых данных без их перемещения.
Последняя инновация компании, K Navigator, — это агентный ИИ-сопровождающий, который помогает биомедицинским исследователям в генерации гипотез, интерпретации данных и изучении литературы. Этот инструмент призван сделать ИИ-обоснованное мышление и распознавание паттернов доступными для научного сообщества.
Owkin также сотрудничает с крупными фармацевтическими компаниями и медицинскими учреждениями для улучшения разработки лекарств, повышения качества диагностики и персонализации стратегий лечения. Его диагностические решения на базе ИИ, такие как MSIntuit CRC (для колоректального рака) и RlapsRisk BC (для рака молочной железы), демонстрируют практическое применение ИИ в клинической практике.
Фокусируясь на конфиденциальности данных, сотрудничестве и объяснимом ИИ, Owkin занимает лидирующие позиции в глобальном движении за этичные инновации в здравоохранении, основанные на данных.
Ключевые особенности
Использует мультимодальные наборы данных, включая геномику, патологию и клинические данные для комплексного анализа.
Обеспечивает безопасность и конфиденциальность данных между учреждениями, позволяя совместное обучение моделей ИИ.
ИИ-сопровождающий для научного мышления, исследования гипотез и анализа литературы.
Продвинутые решения для прогноза рака и оптимизации лечения, включая MSIntuit CRC и RlapsRisk BC.
Поддержка идентификации мишеней, оптимизации клинических испытаний и разработки терапий.
Объединяет больницы, исследователей и фармацевтических партнеров по всему миру для инноваций на основе данных.
Ссылка для скачивания или доступа
Руководство пользователя
Перейдите на официальный сайт Owkin, чтобы ознакомиться с доступными продуктами, решениями и исследовательскими инструментами.
Бесплатно для академических исследователей. Запросите доступ через портал K Navigator, чтобы начать использовать ИИ-сопровождающего для биомедицинских исследований.
Свяжитесь с Owkin для получения корпоративных услуг в области диагностики, разработки лекарств или институционального сотрудничества.
Внедряйте федеративные обучающие системы для безопасного моделирования ИИ с использованием институциональных данных при соблюдении требований конфиденциальности.
Внедряйте диагностические инструменты на базе ИИ, такие как MSIntuit CRC и RlapsRisk BC, после получения регуляторного одобрения и институционального разрешения.
Примечания и ограничения
- Owkin в первую очередь предназначен для институционального и корпоративного использования, а не для индивидуальных пользователей.
- Диагностические инструменты подлежат регуляторному одобрению (например, сертификация CE-IVD).
- Продвинутые исследовательские функции и модели ИИ требуют партнерств или корпоративного доступа.
- Эффективность зависит от качества и разнообразия данных, предоставляемых участвующими учреждениями.
- Для широкой публики мобильное приложение отсутствует.
Часто задаваемые вопросы
Owkin — биотехнологическая компания на базе ИИ, использующая машинное обучение и федеративное обучение для продвижения точной медицины, открытия лекарств и диагностики.
Инструменты Owkin доступны академическим исследователям, больницам и фармацевтическим организациям через партнерства или институциональный доступ.
Некоторые исследовательские инструменты, такие как K Navigator, бесплатны для академических пользователей. Корпоративные функции и диагностические инструменты на базе ИИ требуют платного лицензирования или соглашений о сотрудничестве.
Owkin использует федеративное обучение, позволяющее моделям ИИ обучаться на локальных данных в больницах без передачи чувствительной информации на центральные серверы.
Owkin в первую очередь сосредоточен на онкологии (раке), но также поддерживает более широкий спектр терапевтических исследований в биомедицинской области.
Lark Health
Информация о приложении
| Автор / Разработчик | Lark Technologies, Inc. |
| Поддерживаемые устройства | Android, iOS и совместимые устройства для мониторинга здоровья (умные весы, глюкометры, тонометры) |
| Языки / Страны | Английский; преимущественно доступно в США |
| Модель ценообразования | Бесплатно для пользователей с подходящей медицинской страховкой или корпоративными программами; ограниченный доступ для остальных |
Что такое Lark Health?
Lark Health — это цифровая платформа для здоровья на базе искусственного интеллекта, предназначенная для помощи пользователям в профилактике и управлении хроническими заболеваниями, такими как диабет, гипертония и ожирение. Благодаря круглосуточному разговорному ИИ-коучингу Lark предоставляет персонализированную поддержку для улучшения образа жизни, изменения поведения и долгосрочного здоровья.
Её клинически проверенные программы используются крупными страховыми компаниями и работодателями, помогая пользователям отслеживать показатели здоровья и получать оперативную, основанную на данных обратную связь для поддержания здорового образа жизни.
Подробный обзор
Lark Health выделяется в экосистеме цифрового здравоохранения как полностью автоматизированный ИИ-тренер, имитирующий человеческий разговор для направления пользователей к улучшению здоровья. Приложение объединяет поведенческую науку, анализ данных и искусственный интеллект для предоставления непрерывного коучинга в реальном времени, адаптированного к целям и данным здоровья каждого пользователя.
Платформа охватывает такие области, как профилактика диабета, управление гипертонией, снижение веса и поведенческое здоровье, предлагая индивидуальные программы, основанные на клинических исследованиях. Синхронизируясь с носимыми устройствами и приложениями, Lark собирает данные о сне, питании, упражнениях и жизненно важных показателях, создавая целостную картину здоровья пользователя. Компания сотрудничает с ведущими страховщиками, делая свои программы доступными миллионам пользователей без прямых затрат.

Основные функции
Разговорные рекомендации в реальном времени по питанию, фитнесу и улучшению самочувствия, адаптированные к вашему образу жизни.
Специализированные программы для профилактики диабета, контроля гипертонии и управления весом.
Бесшовная синхронизация с устройствами для отслеживания здоровья и мобильными датчиками для автоматического мониторинга данных.
Коучинг, основанный на доказательствах и принципах когнитивно-поведенческой терапии (КПТ).
Доступно через партнерские медицинские планы и работодателей без дополнительной платы.
Ссылка для скачивания или доступа
Как начать работу с Lark Health
Создайте аккаунт на сайте Lark Health или в мобильном приложении, используя ваш адрес электронной почты.
Убедитесь, что ваш страховой провайдер или работодатель предлагает программы Lark бесплатно для вас.
Свяжите совместимые устройства для мониторинга здоровья для автоматического отслеживания жизненно важных показателей, активности и сна.
Общайтесь с ИИ-тренером Lark, чтобы получать мгновенную обратную связь и персонализированные планы действий для достижения ваших целей по здоровью.
Просматривайте еженедельные отчёты и аналитические данные о здоровье, чтобы оставаться мотивированными и информированными на пути к улучшению самочувствия.
Важные ограничения
- Не подходит для экстренной или неотложной медицинской помощи
- Некоторые расширенные программы требуют подтверждения права через страховые или корпоративные программы
- Эффективность зависит от постоянного участия пользователя и точности ввода данных
- В настоящее время поддерживается только английский язык, что ограничивает доступность в регионах с другими языками
Часто задаваемые вопросы
Lark Health бесплатен для пользователей, покрываемых партнерскими страховыми планами или корпоративными программами оздоровления. Пользователи без соответствующего покрытия могут иметь ограниченный доступ к некоторым функциям.
Нет. Lark предоставляет коучинг и поддержку на базе ИИ для улучшения образа жизни, но не предлагает медицинскую диагностику, лечение или экстренную помощь. Всегда консультируйтесь с вашим лечащим врачом по медицинским вопросам.
Lark интегрируется с большинством смартфонов (Android и iOS), умными весами, фитнес-трекерами, глюкометрами и тонометрами. Проверьте приложение для полного списка поддерживаемых устройств.
Lark предлагает специализированные программы для профилактики диабета, управления гипертонией, контроля веса и общего улучшения здоровья через изменение образа жизни.
Да. Lark соблюдает требования HIPAA для обеспечения надежной защиты, шифрования и конфиденциальности всех пользовательских данных. Ваша медицинская информация никогда не передается без вашего явного согласия.





No comments yet. Be the first to comment!